~”在宅における褥瘡管理”WOCのリモート研修~月刊*ファミクリWOCかわら版_vol.6

めっきり春めいてきた今日このごろ、みなさまいかがお過ごしですか?
今回は4月16日に開催しますファミクリ主催のリモート研修のご案内です。

すでに下記のチラシを目にした方もいらっしゃるのではないでしょうか?
WOC同行訪問についてクローバースマイル訪問看護ステーションとコラボさせていただきました!
その事例を地域の皆様にお伝えしていければと思います。


WOC同行訪問とは・・・
訪問看護ステーションの看護師と医療機関等の皮膚・褥瘡ケア認定看護師が同行訪問を行う制度です。今回は、当院より訪問看護指示書を発行している患者さんに対するWOC同行訪問の実際についてご紹介します。
・同行訪問はどんな患者さんでもお願いできるのでしょうか?
・どのような役割分担をしているのでしょうか?
・同行訪問の費用は誰が負担するのでしょうか?
皆様のギモンにお答えしながら、当日は有意義な楽しい研修にしたいと思っております!
次回はストーマの巻です。お楽しみに !日常的に困っている皮膚・排泄ケア分野のご相談をお気軽にどうぞ!
お電話の他、ファミクリWOC相談フォームからもお問い合わせいただけます。
医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
野口祥子(のぐちやすこ)
皮膚・排泄ケア認定看護師
mail:y.noguchi@twinheartmedical.com

在宅患者訪問褥瘡管理指導を始めます
ファミリークリニック 管理栄養士青山です。
今回は、当院で新たに開始した取組みの『在宅患者訪問褥瘡管理指導』についてご紹介します。
褥瘡(床ずれ)の治療は、軟膏での治療や外科的治療などに加え、日々の傷のケアや体圧分散、栄養管理など様々な要素を組み合わせて行う必要があります。
当院には総合診療科の医師、皮膚科の医師、管理栄養士に加え皮膚・排泄ケア認定看護師と呼ばれる褥瘡の認定看護師が在籍しています。
重点的な褥瘡管理が必要な患者様を対象に、医師・看護師・管理栄養士がチームを組んで褥瘡管理に関する計画的な指導を行っていく体制を整えました。そこで、今月から『在宅患者訪問褥瘡管理指導』を開始することとなりました。
在宅患者訪問褥瘡管理指導とは
①医師、看護師、管理栄養士が約3ヶ月に1度患者宅に集まって
褥瘡の治療計画の立案や見直しを行います。各カンファレンス日に
在宅患者訪問褥瘡管理指導料750点を算定します。
②医師、看護師、管理栄養士がそれぞれ月1回以上患者宅を訪問し、
治療やケア、栄養管理に関する指導を行います。診療や訪問指導ごと
に医療・介護保険の料金がかかります。
6ヶ月間集中的にチームで介入していきます。
カンファレンス以外に実際に認定看護師や管理栄養士がどのようなことを行うのかイメージしづらいと思いますが、下記のような内容について訪問指導を行います。


当院には医師、褥瘡の認定看護師、管理栄養士が揃っているため、スムーズな情報共有を行うことができます。
また、褥瘡の認定看護師が在籍していますので、地域の訪問看護師さんとの情報共有も密に行っていく予定です。
在宅でも総合病院の褥瘡チーム同樣の褥瘡管理を目指して取り組んでいきますので、褥瘡(床ずれ)の治療にお悩みの方はぜひ当院へご相談ください。
医療法人社団 双愛会
ファミリークリニック
管理栄養士 青山

~肛門付近の創傷被覆材の貼り方の工夫~月刊*ファミクリWOCかわら版_vol.5
春ですね!薄紅色の桜の花びらがきれいで、訪問中にうっとりしてしまいます。
今回はお問い合わせがありました、肛門付近の創傷被覆材の貼り方の工夫についてお話します。
1.肛門付近に貼る創傷被覆材(ドレッシング材)は、水分をしっかり拭き取り、ひし形に殿裂から貼り始める
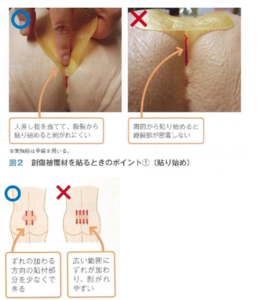
(溝上祐子総監修、小林智美、黒木さつき編著:WOCナースの知恵袋 P78.79より引用)
2.創傷被覆材を貼付した後に被覆材の上・周囲に撥水するオイルや軟膏(ワセリン)を塗布すること で、排泄物の侵入と被覆材のめくれ上がりを防ぐ
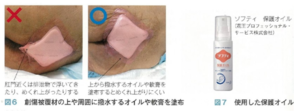 (溝上祐子総監修、小林智美、黒木さつき編著:WOCナースの知恵袋 P80より引用)
(溝上祐子総監修、小林智美、黒木さつき編著:WOCナースの知恵袋 P80より引用)
肛門周囲の創傷は排泄物が侵入し、汚染されやすい状況にあるので、これを防ぐことが大前提です!
次回はストーマの巻です。お楽しみに !
日常的に困っている皮膚・排泄ケア分野のご相談をお気軽にどうぞ!
お電話の他、ファミクリWOC相談フォームからもお問い合わせいただけます。
医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
野口祥子(のぐちやすこ)
皮膚・排泄ケア認定看護師
mail:y.noguchi@twinheartmedical.com
【対談ブログ】在宅医療と救急救命士のキャリア
本日は在宅救急センターに在籍している救急救命士の樫村さんと理事長の伊谷野先生で対談を進めていきます。
樫村さんは消防署勤務で救急隊として従事したあと、当院に入職しています。
・自分達の仕事は患者さんの表面的な問題に絆創膏を貼っているだけなのではないか?
・患者さんが根本的に根源的に抱えている心身の不安に対して、問題を解決していないのではないか?
・救急救命士としての役割を果たしてはいるが、イチ医療従事者として根本的な解決ができているのか?
このように考えたことのある救急救命士さんがいらっしゃれば、ぜひご一読ください(^^)
▼対談内容はこちらから
———————————————–
ーーーーまずはファミリークリニックの在宅救急センターの役割から教えてください

樫村:
地域の救急医療システムの負担を減らすことが在宅救急センターの役割だと思っています。救急車搬送の約6割は慢性疾患を持つ高齢者で、在宅医療機関が診察する患者さんでもあります。在宅医療クリニックが24時間往診するシステムを確立することで、患者さんに安心を与え、地域に安心を広めることが可能です。
伊谷野:
地域の救急医療システムの負担を減らすことは非常に大事ですね。
もし在宅救急センターが24時間往診システムを行わなければ…
・重症度に限らず連絡を受けた救急隊員は行かざるを得ない、行ったら運ばざるを得ない状況になる
・件数が増えると救急外来が逼迫する
という本来行うべき救急医療を担えないことにつながります。
医療機関で救急は一次から三次救急まで区分されています。
・一次救急:軽症者
・二次救急:入院加療や手術を必要とする患者
・三次救急:重篤者や多発外傷者
在宅救急センターは、1.5次救急あたりで機能を果たせると良いですね。在宅医の普段診療と緊急往診を適切に行うことで、地域の救急医療システムの負担を減らせることができると思います。
樫村:
そうですね。ファミクリにきて、改めて考えると1.5次救急を担えていることは介在価値が大きいです。また、普段見ている先生方が往診に行くという点も安心につながっています。もちろん病院の救急ほど物品が揃っていない状況にはなりますが、それでもドクターが往診することで患者さんやご家族がとても安心されているシーンは日常の光景です。
いつも診察してくれている『顔が見える』『自分のことをわかってくれる』医師のチームが24時間体制で来てくれることは、患者さんとご家族に安心を提供しています。また、救急隊や救急病院(救急医療システム)の負担を減らしていくことで、本来あるべき医療のカタチを示しているのかもしれません。
ーーーー救急隊以外のキャリアを考えたきっかけは何ですか?

樫村:
救急隊として仕事をしていた時、患者さんの約6割が高齢者で実際は入院を必要としない軽症患者でした。
かかりつけ病院や救急当番病院に連絡をしても受け入れてもらえず、病院が決まらないため、ずっと滞在していることがありました。
病院へ搬送した後も大変です。簡単な検査を受けて、また長い時間をかけて帰宅する患者さんの姿を眼にします。
患者さんの多くは、医療資源が乏しく、必要な医療や介護に十分にアクセスできていない環境で生活をしているのです。
・自分達の仕事は患者さんの表面的な問題に絆創膏を貼っているだけなのではないか?
・患者さんが根本的に根源的に抱えている心身の不安に対して、問題を解決していないのではないか?
・救急救命士としての役割を果たしてはいるが、イチ医療従事者として根本的な解決ができているのか?
長年ふとした時に考えるようになり、自分のキャリアを活かせる環境はないか?と調べることにしました。
ーーーー転職先に当院は選んだ理由は何ですか?

樫村:
在宅医療自体はもちろんは知ってはいましたが、中身までは詳しく知らないという状態でした。折角の機会だということもあり、職場見学の機会をいただきました。
その時にいくつかの印象が残っています。
・オフィスの雰囲気がオープンだった
・若い人が活躍している印象を持った
・訪問診療の同行で衝撃が走った
もっとも大きな転職理由はやはり訪問診療の同行になるかなと思います。
病院という環境で医療が提供されること自体に慣れきっていたため、初めて往診に同行したとき、医師が往診で患者さんのご自宅で診察をしている姿を実際に見ると驚くことばかりでした。患者さんのご自宅の中で、本当に医療が提供されている…。
このときに医療は病院で行うという先入観が強くあった自分に気づきました。コペルニクス的転換と言っても過言ではないかもしれません。笑
『病院は行くものだ』その先入観に縛られ、他の選択肢を知らない状態、まだまだ認知度が低い状態ではないかと思いました。
私が仕事を始めたときを思い返すと、ごくわずかではあるものの地域のお医者さんが往診バックを持って、深夜でも早朝でも、患者さんのご自宅に伺い往診していました。またそこでお看取りをする姿もみていました。
患者さんのご自宅に医師が行く、というのは医師本来の姿でもあり、医療の原点だと感じたのです。ご自宅に行き医療を提供するという点では、救急隊が担っているプレホスピタルケアとも同質であると感じました。
ここまで考えて、自分でも携わってみたいと実際にファミクリに入職を決意しました。
ーーーー在宅医療で救急救命士ができることを考えてみると、それは何でしょうか?

樫村:
1つ目は、『自宅という特殊な環境で医療を提供する』これは救急救命士が持つ知識や経験が十分に活かされます。患者さんのご自宅は病院と異なり環境が一定ではないので、現場に応じた診察や検査方法のサポートを考えなくてはいけません。
『薬剤、物品が少ない。10人いれば10人背景が違う。病院ではない。』そのような状況下で、最適なサポートを考え実行していきます。
2つ目は、最低限の医療器材と薬品を携行して医師の診療をサポートするためには、病院外で医療を展開するトレーニングを受けた救急救命士の専門性が必要とされることがあります。
3つ目は、自宅から病院へ搬送しなくてはいけない時にも地域の救急医療のリソースを把握して、救急隊や病院との橋渡しを担うことが必要で、救急医療全体に対する深い理解が必要とされます。
在宅医療は様々な、職種、組織が介入しないと成り立たない医療です。そこで緊急往診の時に医師が医療を提供できるようにするには救急救命士の力は役に立ちます。
『置かれた環境下で選択肢を出し、決断する』というトレーニングを積み、救急隊時代から培ったスキルは、十分活かされていると思います。
伊谷野:
救急救命士さん全般に言えますが、リズムが良いですね。在宅医は患者さんやご家族のコミュニケーションの時間が最も大事で、そこに一番丁寧に時間を割きたいです。極端に言えば、それ以外の時間はすべて合理的にいきたい。その点、救急救命士さんはテンポよくサポートしてくれるのでやりやすいです。
樫村:
それは先読みする力が発揮できているのかもしれませんね。先手先手に考えて、救急医療のシミュレーションやトレーニングを積んできているので、自然とできているのかもしれません。伊谷野先生や他の先生方もそれぞれリズムがあるので、実は動きやリズムは先生それぞれによって全然違うんですよ。
伊谷野:
なるほど。救急救命士さんは色々な診療科の先生と同行できるのも面白い点ですね。リズムを教えるというのはなかなか難しいことなので、先読みしてくれる力に助かっています。
ーーーー病院と在宅医療で違いは感じますか?

樫村:
あえてポイントを絞ると時間軸の違いはありますね。救急隊のときは、分単位での決断やアクションが必要です。どんなに長くても1時間くらいでしょうか。
一方で在宅医療は、週単位、月単位、年単位のお付き合いになります。その中でお看取りの場で立ち会わせていただくこともありますが、自分でも驚くほど喪失感を得ていることがあります。自分の家族が亡くなったような感情です。救急隊のときにはない感情なので、時間軸の違いからきているのではないかと思います。
伊谷野:
在宅医療は生活の時間の流れですからね。生活に密着しているからこそ、違う感情を得られたのだと思います。
ーーーー在宅医療における救急センターの今後の課題
樫村:
在宅医療でも「できることと、できないことがあり」どうしても状態が安定しないときには救急病院への搬送が必要になるときがあります。また、いわゆる患者さんのバックベッドとしての病院がしっかり確立されている患者さんと、そうではない患者さんがいらっしゃいます。
在宅医療と救急医療は、地続きであり切り離せないものです。普段は安定している時には、在宅医療で診ていて、状態が悪化した時には一時的に救急病院で診察していただく。そしてまた安定したら自宅に戻るというようなシステムを地域で確立することが今後の課題ではないでしょうか?
『在宅医療クリニック側も安定したら自宅に戻すことがいつでも可能』と救急病院とのコンセンサスが確立できれば救急病院も安心して患者さんを受け入れるのではないか、と思います。
伊谷野:
とても大事な視点ですね。開業時から『断らない在宅医療』をしようと掲げているのも、地域との信頼関係の構築に欠かせないことだからです。必要のない入院をなくすため、必要のない救急をなくすためにも、在宅医療クリニックでできることはベストを尽くしていきたいですね。
ーーーー働いてみて、ファミリークリニックの良いところはありましたか?

樫村:
1つ目は、IT化が進み、クラウドで仕事を処理できるところです。以前はハンコ文化だったので、書類の文字が違うだけでたらい回しになることも日常でした。笑
合理的でスピードを比較すると桁違いです。
2つ目は、合理性を求めているところから紐付いて、オンオフがしっかりしているところですね。残業は控えめに考えても、前職の半分以下だと思います。メリハリができました。
3つ目は、職種、年齢が幅広いことで、フラットな文化な点です。ただ、それが良いことだけではないと、ここで一緒に働いてから感じています。フラットであるがゆえに、パフォーマンスが必要という側面もあります。ある意味、上下関係の文化の縦社会に助けられていたこともあるんだな、と感じることができます。
ーーーー最後にメッセージをお願いいたします。
樫村:
看護師さんから『病院は医師が主役』『在宅医療は患者さんと家族が主役』と教えられました。本当にそのとおりだと思います。
患者さんとご家族の安心と安全を支えるための役割として、医師・看護師を含めて多様な組織と職種があるのだと思います。
その中で、緊急往診は在宅医療の根源を支える仕事であり、かつ社会全体を支える救急医療の一部とも言えます。ぜひ、救急救命士の知識や経験を活かしてもらいたいと思います。


【オンライン勉強会のお知らせ】在宅における褥瘡管理 〜訪問看護師と伴走するWOC同行訪問の実際〜4月16日(金)18:30
オンライン勉強会の開催がございますのでお知らせいたします。
今回は”クローバースマイル訪問看護ステーション” と”ファミリークリニック”の合同開催になります。
ぜひご参加ください。
在宅における褥瘡管理
〜訪問看護師と伴走するWOC同行訪問の実際〜
2021年4月16日(金)
18:30〜19:30
◆講師:
クローバースマイル訪問看護ステーション
訪問看護師
二木 由美子 さん
医療法人社団 双愛会
ファミリークリニック
皮膚・排泄ケア認定看護師
野口 祥子
当日の流れ
1.症例紹介
2.WOC同行訪問の実際
3.質疑応答
訪問看護師の皆さんは日常的に「このケアで良いのだろうか?」と思い悩むことが多いのではないでしょうか。
なかなか改善しない褥瘡について、WOCナースにご相談いただくことで、どんな効果があるのかを症例を通してお伝えしたいと思います。
*WEBオンライン地域勉強会には事前申し込みが必要です
WEBオンラインの進め方に不安がある方は、当院の職員からできる限りのサポートをさせていただきます
ぜひこの機会にご参加ください。
*今回のご参加者は看護師、医師、ケアマネジャー、理学療法士、作業療法士、言語聴覚士、在宅医療・介護連携担当者の方に限らせていただきます
【お問い合わせ】
医療法人社団 双愛会 ファミリークリニック ( 蒲田 品川 多摩川 ) 事務局長 清水 雄司
電話番号:03-5480-1810 y.shimizu@twinheartmedical.com
患者様のご家族よりお手紙を頂戴いたしました~ファミリークリニック蒲田~
こんにちは、ファミリークリニック蒲田 相談員の松村です。
先日、患者様のご家族よりお手紙を頂戴いたしました。
 お手紙画像掲載のご了承をいただきました。素敵なお手紙をありがとうございます。
お手紙画像掲載のご了承をいただきました。素敵なお手紙をありがとうございます。
今回は諸事情により訪問診療終了となりましたが、「今後もファミリークリニック蒲田の先生やスタッフに引き続きお願いしたかった」とお言葉を頂き、私どもも携わることができましたことを改めて御礼申し上げます。ありがとうございます。
ファミリークリニック一同、患者様やご家族様が穏やかな生活を過ごしていただけますよう努めてまいります。
医療法人社団 双愛会
ファミリークリニック蒲田
相談員 松村

〜フレイルと運動について〜在宅リハビリテーションセンター
前回までフレイル(虚弱状態)を 予防・早期発見するチェックシートの活用 と、 栄養の重要性 についてお話しました。
今回はご自宅で気軽にできる運動と組み合わせたフレイル予防・改善についてのお話です。
高齢者におこりやすいフレイルは予防することができると言われており、フレイルになったとしても戻ることが可能とも言われています。
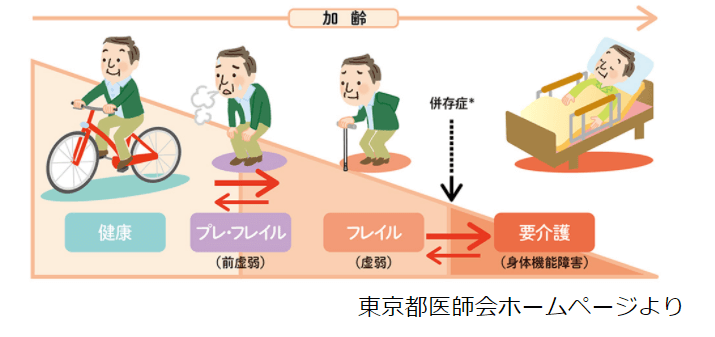
フレイル予防は、筋肉や骨をつくるためのタンパク質を中心としたバランスのよい栄養を食事から摂取することと、軽い運動から始めて適度な運動を行って筋肉量を減少させないことが重要です。

そもそも、筋肉量は20歳ごろをピークに減っていき、80歳代では20歳代の60%に減少すると言われています。
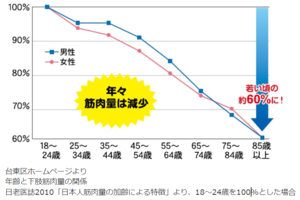
しかし、高齢者であっても適切な運動を行うと、筋力低下に対しては筋力が維持改善されることがわかっています。
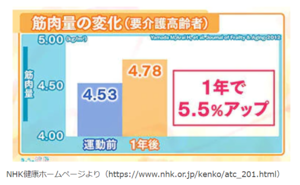
運動はお持ちの疾患や身体能力に合ったものから始めることが大切です。
おもな運動として
1,関節や筋肉を柔らかくするストレッチ
2,筋力トレーニング
3,歩行などの有酸素運動(時間をかけて行う低負荷の運動)
4,バランストレーニング
ベッドの上で手足のストレッチや運動を行うことから始まり、椅子に座っての運動、立ち上がっての運動、バランスをとる運動、屋外での長めの歩行、などと少しずつ強度を増やし、無理なく安全に楽しく、継続して行うことが重要です。
一般的な高齢者においては一回30分から40分程度の運動を週2回程度行うとよいとされています。ただし、今まで運動習慣のなかった方や、コロナ自粛によりフレイルになっていらっしゃる方は、1日10分程度の運動を2〜3回にわけて行うことから始めてみましょう。
注意点として、筋力が不十分な状態で、いきなり立ち上がったり、無理に歩行しようとすると転倒や骨折を起こす危険があります。
(運動をはじめる前にはかかりつけ医への相談するとよいでしょう)
運動は食事とセットで行う必要があります。低栄養状態で運動を行っても筋肉がつかないどころか、低栄養状態を助長してしまいます。筋肉をつけるために必要な良質なタンパク質を含むバランス良い食事が必要です。
フレイルの進行を予防するためには、フレイルの悪循環(フレイルサイクル)に乗らないことが予防の第一歩となります。
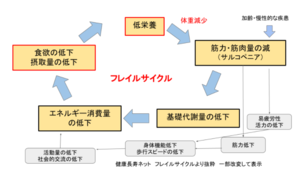
当院リハビリテーション専門医の診療では、このフレイルサイクルのどこに問題があるかを評価し問題点を抽出し、介入方法などをご提案します。
 フレイルがご不安な方、食事量の判断やどんな運動をしていいのかわからない、といったお悩みの場合は、ぜひリハビリ専門医のリハビリ診療にてご相談ください。
フレイルがご不安な方、食事量の判断やどんな運動をしていいのかわからない、といったお悩みの場合は、ぜひリハビリ専門医のリハビリ診療にてご相談ください。

お問合せ先
双愛会 ファミリークリニック
リハビリテーションセンター
原田 俊
電話番号:03-5480-1810
reha@twinheartmedical.com

🍙糖尿病の食事療法の基本🍙
ファミリークリニック 管理栄養士の青山です。
糖尿病食というと『食事制限』というイメージがあるかもしれませんが、食べる量やタイミング、組み合わせ次第でいろいろなものを食べることができます。
今回は、糖尿病の食事療法の基本についてのお話です。
1.食事は抜かない!規則正しく3食たべる。
食事の回数や食事時間が日々違う場合、血糖の変動が大きくなります。
いつもだいたい決まった時間に食べることが大切です。また、1日分の栄養を一度にとることも血糖の急上昇に繋がります。朝昼夕3回に分けて、同じくらいの量を食べるようにしましょう。間食も血糖の上昇につながるので、少量の果物やおやつは食後のデザート程度にしましょう。

2.食事は主食・主菜・副菜そろえてバランスよく

毎食1汁3菜用意するのはとても大変ですよね。
1つの料理でも上記3つの中から1種類ずつ入れるように意識してみましょう。
例)納豆ご飯 → 納豆ご飯+ほうれん草のおひ浸しなどの野菜料理1品
牛丼 → 牛丼+サラダ または ねぎだく
かけそば → 鶏肉や白菜などの野菜も入れた具だくさん蕎麦
ジャムパン → サンドイッチ(ハム野菜サンド)
3.糖質の量には注意
様々な食品のうち、糖質の多い食品が多くなると血糖の上昇にもつながります。
主食(ご飯、パン、麺類)だけでなく果物、芋類、飲み物にも注意が必要です。
おかずに芋類が入る場合や、食事で果物を食べる場合には、主食を控えめにして調整しましょう。また、果物の入ったジュースや甘いコーヒー、スポーツドリンクなどにも注意が必要です。今は0カロリーや無糖の商品も増えていますので、そういった商品を選ぶようにしましょう。
4.腹八分目!ご自身に合った食事量を意識しましょう。
1人ひとりにとって適切な量というものもあります。先生からの指示エネルギー量をもう1度確認してみましょう。エネルギー量の目安は、 標準体重{身長(m)×身長(m)×22}×25〜30kcal です。
※活動量が少ない方や体重が増えてきている方は標準体重×25がお勧めです。
糖尿病の方に限らず、健康な方であっても上記4つの項目を意識することで生活習慣病の予防に繋がります。糖尿病食は健康食。頭の片隅に置いて、毎日でなくても日々少しずつ気をつけていきましょう。個別の食事療法については医師や管理栄養士にご相談ください。
医療法人社団 双愛会
ファミリークリニック
在宅リハビリテーションセンター
管理栄養士 青山

患者様のご家族よりお手紙を頂戴いたしました~ファミリークリニック蒲田~
こんにちは、ファミリークリニック蒲田 相談員の小島です。
先日、患者様のご家族よりお手紙を頂戴いたしました。
 お手紙画像掲載のご了承をいただきました。素敵なお手紙をありがとうございます。
お手紙画像掲載のご了承をいただきました。素敵なお手紙をありがとうございます。
「5日間という短い期間でしたがとても心強くすごすことが出来ました」とお言葉を頂き、私どもも携わることができましたことを改めて御礼申し上げます。
ファミリークリニック一同、患者様やご家族様が穏やかな生活を過ごしていただけますよう努めてまいります。
医療法人社団 双愛会
ファミリークリニック蒲田
相談員 小島
SECURITY ACTION(二つ星)を宣言しました
こんにちは、双愛会 総務・IT担当の前島です。
当院はこの度、経済産業省の公的機関である独立行政法人情報処理推進機構(IPA)が実施している「SECURITY ACTION」に於いて、二つ星を宣言させていただきました。
「SECURITY ACTION」は中小規模の企業や経営団体が、情報セキュリティ対策に取り組むことを自己宣言する制度で、安心・安全なIT社会を実現するために創設されたものとなります。
IT化の進む昨今では、大企業だけでなく、その取引先である中小企業、時には医療機関もサイバー攻撃の対象となることがあり、情報資産の取扱いには充分な注意が必要です。
宣言にあたりましては、セキュリティの専門家をお招きしまして、密な相談の上で、虚弱性の洗い出しや情報資産の管理について見直しを行い、今後の行動計画を立てました。
当院は今後も患者様、地域の皆様の大切な情報資産を扱っているという意識を常に持ち、セキュリティ強化に努めて参りたく考えております。
今後とも、双愛会をどうぞよろしくお願いいたします。
[ 参考 ]セキュリティアクションについて (IPAホームページ)
医療法人社団 双愛会 ファミリークリニック
総務担当 前島








