暑熱順化で熱中症予防 ~暑さに負けない体の作り方~
こんにちは。
先日、原田PTによる地域住民の方向けの「熱中症予防」に
関する講演会を開催いたしました。

暑さに対応できる体にするために、一年を通した予防が必要になります!
熱中症予防で何が大切かご存じですか?
実は体温を下げるために、発汗は最終手段で、血管の拡張をして皮膚から放熱する
ことが重要になります。
そのためには、『十分な睡眠+三食食事+適度な運動』の規則正しい生活が必要です。
今回の講演会では、このような熱中症のメカニズムをお伝えして、
ご自宅でもできる運動も皆様にも一緒に体験していただきました。

これからの時期に向けて、対策をはじめていくことが大切ですね。

フットケア講習会 野口NS×原田PT
こんにちは。
2025年のかわら版はフットケアをメインに掲載しております!
(ブログからもかわら版ご覧いただけますのでぜひ)
また、フットケアについての地域の講習会も積極的に開催しております😊
この度野口NSと原田PTによる、
地域の皆様向けのフットケア講習会を開催しました👣

前半は野口NSより、足のケアの仕方を実践形式でお伝えし、
末端までの血流を良くする足マッサージの方法も皆様と
一緒に体験していただきました。

後半は原田PTと、浮指チェックと予防・改善するための運動を
体験していただきました。
足の健康=転倒リスク防止のために、バランス能力を鍛えることが重要です。
足趾をしっかり地面につけ、踏み込める状態になることで、
バランスがとりやすくなることを体感していただけたと思います。


ご自身でできるフットケアをぜひご自宅などでも実践していただけるとうれしいですね🌸
地域の通所介護事業との連携
こんにちは!
今回は、当院で新たに行っている取り組みとして、
「生活機能向上連携加算」についてご紹介いたします。
当院では、地域の通所介護施設「はせさんずデイホーム」さんと連携し、
デイサービス内での注意点や目標設定を共同で行っています。

↑連携開始を記念してお写真を撮らせていただきました📷
これまで訪問リハビリのみを提供しており、利用者様がデイサービスでどのように
過ごされているのか、また、どのような点に注意が必要かを把握する機会が少ない
状況でした。
しかし、今回「生活機能向上連携加算」による連携を進めることで、
デイサービスでの過ごし方や、施設側が重点を置いている取り組みを知ることが
できるようになり、とても有意義な連携だと感じています。
さらに、直接デイサービスに伺うことで、スタッフの方々から具体的な相談を
いただく機会が増えました。
利用者様からも「気になっていたことを相談できてよかった」との声を
いただいています。
当初は、この加算をどのように活用すべきか手探りの状態でしたが、
実際に始めてみると、利用者様やご家族の安心につながる、
とても有益な仕組みであると実感しています。

↑はせさんず様で発行されている通信の一部を抜粋させていただきました。写真がたくさんですてきですね❄
また、実際に現場を見ること、スタッフの皆さんとともに考えることの重要性を
改めて感じました。利用者様一人ひとりに合ったサポートを行うためには、
現場の状況を知り、意見を交わしながら取り組むことが欠かせません。
この取り組みを通じて、ファミリークリニック蒲田を知っていただくとともに、
デイサービスに通いながらリハビリを受けられる環境を提供することで、
利用者様やご家族に安心してご利用いただければと思います😊
今後も、地域の事業所の皆様と連携を深めながら、
地域の方々が安心してご自宅で過ごせるよう、サポートしてまいります🌸
医療法人社団双愛会
理学療法士 原田 俊

~なかなか聞けない尿漏れについて~原田PTの地域講座
こんにちは!
いきなり冬らしいお天気になってきましたね。
皆様あたたかくしてすごしてくださいね☺️

この度、包括支援センターにて、男性限定の「尿漏れ」についての講座を
開催し、10名以上の方がご参加くださいました!


前半は座学で、尿漏れのお悩みについてお伝えしました。
尿漏れには腹圧性尿失禁・切迫性尿失禁・溢流性尿失禁の3種類あり
それぞれの症状や対策方法を皆様にお伝えし、後半は身体を動かしながら
実戦形式で体験していただきました!


講座では、よく耳にする骨盤底筋群の訓練に加え、
膀胱訓練についても紹介しました。
膀胱訓練は、トイレに行きたくなったら少し我慢し、少しずつ
尿を貯められるようにする訓練です。初めは短時間から始め、徐々に我慢
できる時間を延ばしていくことがポイントです!
日常生活のちょっとしたことから心がけ、ご自宅でも体験した体操などを
行っていただけたらうれしいですね。
嬉しいお言葉をいただきました☺️

地域の健康相談会&測定会に参加しました。
先日、シニアステーション羽田にて開催されました地域包括支援センター羽田主催の
「多職種に協働による健康相談会&測定会」に原田PTが参加してまいりました。
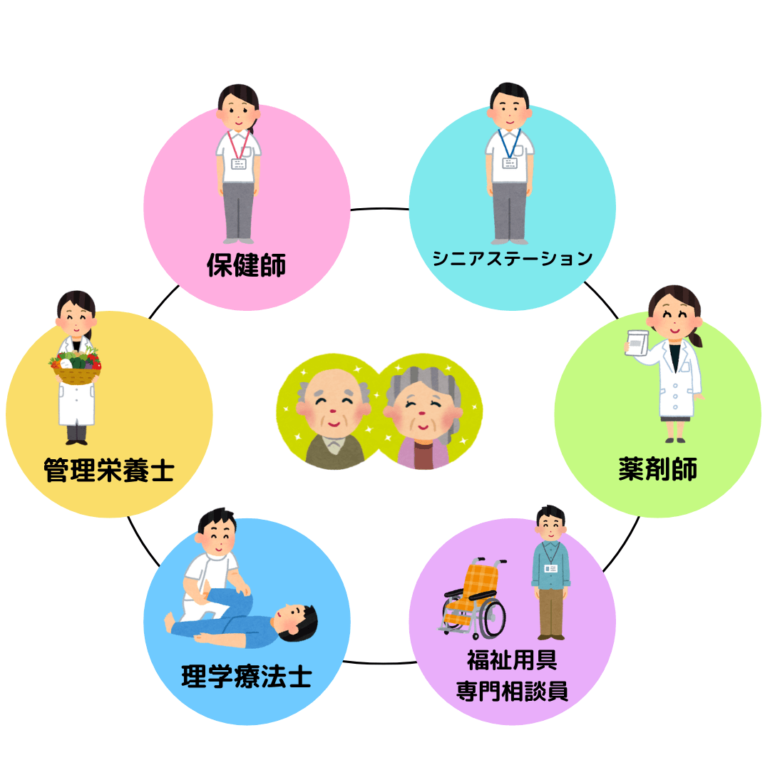
当日参加されていた職種です↑
9月の「敬老の日」にちなんだイベントして、
多職種とシニアステーションとの連携の強化や高齢者の健康増進に寄与することを
目的として開催され、多くの地域住民の方が足を運んでくださいました!

参加者の方にまず体重やBMI、体脂肪率や筋肉量などの計測を行っていただき
その結果に対する相談や日頃のお悩みなどを専門職にできる会となりました。
職種によってブースに分かれ、各専門分野の方に直接お悩みや相談ができて、
その場でアドバイスいただいたことを実践できるのもいいですね🌟

~~~~~~~~~~~~~~~~~~~~~~~~

↑原田PTが個別の相談事項にお応えしている様子です!
測定の結果、筋肉量はあるが膝や腰の痛みが出てきたというお悩みが
多かったように感じたので、日頃の運動にちょい足しのストレッチなどをお伝えしました。
今回の健康相談会は地域住民の方と直接お話しできる機会であることと同時に、
地域の医療介護福祉に関わる他職種の方と連携ができる貴重なイベントとなりました😊

スキンケア・フットケア講習会を開催いたしました。
先日、地域包括支援センターにて地域住民の方向けに
野口看護師によるスキンケア&原田理学療法士によるフットケアの講習を
開催いたしました😊

朝晩が冷えるようになり乾燥しやすい、今の季節に必要なケアを
4つのテーマに分けてお話しました。
ー*ー*ー*ー*ー*ー*ー*ー*ー*ー
1.かかとのひび割れとあかぎれのケア
2.冬の乾燥に効く!スキンケア
3.足のつめの病気とケア
4.足のつめにいい歩き方
ー*ー*ー*ー*ー*ー*ー*ー*ー*ー

前半は野口看護師によるスキンケア講習と、クリーム塗布によるスキンケア方法を
参加者の皆様と一緒に実践していきました👐
参加者の方も一緒に実践することで、適切な方法を実際に体験することができるので
自宅でのケアにもつながると嬉しいですね🏡


講習会の中で泡で汚れを吸着しながら洗顔することの大切さを皆様にお伝えしている
野口看護師の様子です☁️


・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー

後半は原田理学療法士による足爪の病気とフットケアについてお伝えし
足の爪にいい歩き方の紹介と一緒に、座ってできる足の指の動かし方を
参加者の皆様と一緒に行いました。

会終了後も個別相談や、講座の中で行った足の動かし方について相談の輪ができておりました。


今回の講習会では肌のケア、爪のケア・歩き方を意識することによって、
病気の予防や健康寿命を長く保つことにつながることを皆様にお伝えすることができたかと思います🌟

フレイル予防~みなさんで楽しく運動しましょう!~
寒い日が続いていますが、少しずつ日差しのあたたかさを感じる季節となってきましたね🌞
2月22日 地域の文化センターにて、原田PTによる「フレイル予防」の講習会を開催させていただきました。フレイルとは、体力や気力、認知機能など、からだやこころのはたらきの低下によって、要介護に陥る危険が高まっている状態をいいます。
フレイル予防をはじめるのは何歳からでも遅いことはありません!
フレイルを予防するためには、「食べて、動いて、人とつながること」が重要な三大柱です!運動だけ、栄養だけではなく3つをそろえることを意識して習慣化していけるといいですね。

三大柱の中でも、今回は『運動』についてお伝えさせていただきました☺ 骨や筋肉を維持するためには、散歩やウォーキングにすこしの筋トレをプラスするのがおすすめです。運動の目安や、運動のポイントをお伝えしながら、参加してくださった方々と一緒に運動を行い、日常生活に取り入れやすい、座ったままでもできるストレッチや運動をお伝えしました。
フレイル予防は、運動を習慣化していくことが重要なので、ご自宅でもぜひ継続していただければと思います。みなさんで一緒に運動する楽しさも体験していただけたと思います🎵
このような講習会を通して、地域のみなさんがいつまでも元気に過ごせるように
寄り添った活動をしていきたいと考えております。

~管理栄養士とWOCの連携について~月刊*ファミクリWOCかわら版4月号_vol.18

WOC(ウォック)とは、褥瘡をはじめあらゆる創傷とストーマ、失禁分野について専門性の高い看護を実践できる看護師の通称です
2022年4月(Vol.18)
新年度が始まりました🌸今回は、当院の管理栄養士、青山祐子さんの登場です!
青山さんとは在宅の褥瘡保有患者さんの情報を共有し、少しでも改善するように日々検討しています。
1.在宅患者訪問褥瘡管理指導をおこなった結果
当院では2021年4月より『在宅患者訪問褥瘡管理指導』を行っています。
(詳細はこちらのブログもどうぞ→ 在宅患者訪問褥瘡管理指導を始めます)
d2( 真皮までの損傷 )以上の褥瘡がある方を対象に医師、管理栄養士、WOCがチームを組んで褥瘡対策に取り組むものです。今回は1年間の取り組み状況、実際の指導内容の紹介をしたいと思います。
この1年間で在宅患者訪問褥瘡管理指導を行った方は7名でした。
褥瘡がある方は、元々の病状が深刻な方や栄養状態が悪い方も多いため、全員が治るというわけではありませんが、改善に向かった方、治癒した方は3名いました。
カンファレンスは2〜3ヶ月に1回行います。その間にも毎月、医師・認定看護師・管理栄養士がそれぞれ訪問指導を行っています。褥瘡のケアはご家族だけでは不安なことや分からないことが多いと思います。いろいろな専門職に相談しやすい状況になるため、患者様・ご家族様の安心にもつながるものと思っています。
以下に実際のカンファレンスの場面を紹介します。
医師と管理栄養士、WOCの意見をまとめた指導内容を患者様やご家族、関係職種へ提示しています。
2.カンファレンス、指導内容例

【研修案内】 4月20 日(水)19:00 ~20:00
QRコードからお申込みをどうぞ →

マルホ㈱主催 第3回WOCナースによる在宅皮膚疾患WEBセミナー
「スキントラブルのリスクが高い高齢者の皮膚の特徴とスキンケア」
陽だまり訪問看護ステーション 大泉サテライト 皮膚・排泄ケア認定看護師 永治雄太先生
お問い合わせやご相談など、お気軽に下記のLINEから頂けると幸いです !(^^)!

お写真によるWOC相談も承ります!!「友だち追加」QRコードから読取をお願いします。
医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
野口祥子(のぐちやすこ)
皮膚・排泄ケア認定看護師
mail:y.noguchi@twinheartmedical.com
【7月20日 勉強会のお知らせ】リハ医が考えるこれからの訪問リハ~地域リハの考え方~
在宅リハビリテーションセンター通信
2021年7月20日の勉強会のお知らせ

在宅リハビリテーションセンター副センター長の原田です。
介護報酬改定などで、
大きく介護保険の進み方と地域のリハビリのあり方が変わってきています。
また、医療が進歩することで
地域でのリハビリも以前より対応する患者さんが多様化してきていると思います。
そのような日々現場での悩み
・リハビリを相談する場所がない…
・医療とリハビリをうまくつなげることが出来ない…
・患者さんにリハビリとしての病状説明をして欲しいのにしてもらえない…
など日々の訪問で悩まれることが多いと思います。
その時にセラピストとしてどのように対応すればいいのか、
ケアマネジャーとしてどのように医療と介護をつないだらいいのか、
などを医師でリハビリテーション専門医の高橋がお話させていただきます。
地域にはリハビリが必要な方が多いのに、
地域にリハビリ専門医が少ない問題があります。
また、地域を専門にリハビリ診療を行っている事業所も少ないので
この機会に是非参加いただければと思います。
また、リハビリテーション医とは?
(リハビリテーション医はほとんどの方が大学病院など大きな病院に務めていて
関わることが少ないです)
どのような仕事、役割かを知ることができる機会となりますので、
ご参加いただければと思います。
【申込期日】7月19日(月)まで
申し込み方法
①こちらをクリックして ”ファミクリ勉強会申込フォーム” から申し込みいただけます
②下記のQRコードから申し込みいただけます

在宅リハビリテーションセンター それぞれの役割(医師、相談員、療法士)について
在宅リハビリテーションセンター副センター長の原田です。
在宅リハビリテーションセンターを設立し、1年と数ヶ月がたちました。
皆様のおかげでリハビリ診療のご依頼も増えてきております。
その際に、診療の流れを知りたいやその様なチームなのかと質問をいただことがあります。
質問にお答えするために在宅リハビリテーションセンター(以下、リハビリセンター)のそれぞれの役割についてお伝えいたします。
リハビリセンターのメンバー
リハビリテーション医、相談員、療法士の3名でリハビリセンターとなっております。
それぞれ役割分担があり、チームで診療にあたっております。
リハビリテーション医
高橋 洋(リハビリテーション専門医、指導医)

リハビリ診療を通し、病気、既往歴、生活背景を複合的に診療から病気の診断、障害診断、そして生活の質を上げるためにどのようなリハビリが必要かを判断します。
各職種からの視点や意見をまとめ診断いたします。
その診断の上でリハビリ指示、装具作成、障害者手帳の作成などを行います。
相談員

介護支援専門員の資格を持った相談員が介護+福祉の視点から医療と福祉(介護)の橋渡しを行っています。
診療調整やCMとの診療同席の有無や介護との情報共有を行い、診療と介護が連携できるように調整をいたします。
療法士

理学療法士、作業療法士、言語聴覚士が診療に同席し、生活上での動作を確認、環境設定、介助方法などを指導いたします。
訪問リハビリ担当の療法士やCMさんが診療同席出来なかった際は中継役とし、情報共有を行い、リハビリセンターと訪問リハビリ、ケアプランが同じ方向で進めるようにいたします。
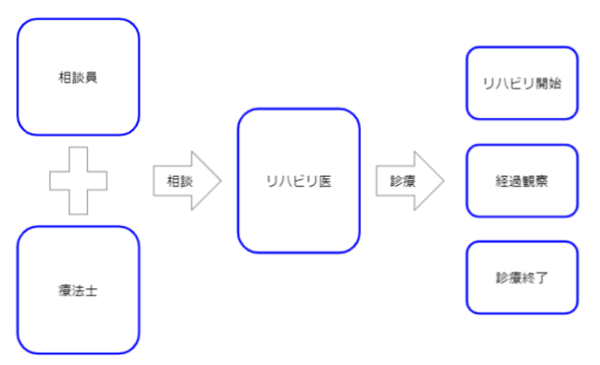
それぞれの役割により、リハビリ医が意見をまとめリハビリ診療と訪問リハビリ、そして本人、ご家族の希望が同じ方向を向き、よりよいリハビリを受けることができるようにいたします。
診療の流れ
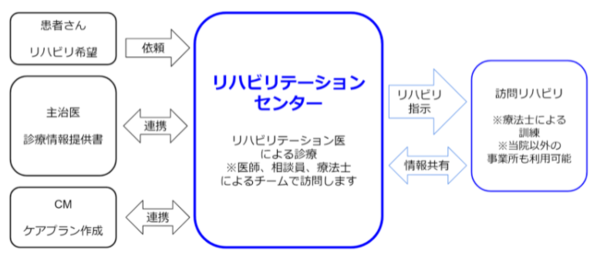
リハビリ希望がありましたらリハビリセンターがチームで診療に伺います。
診療では、それぞれの視点からリハビリに必要な情報を集め、リハビリ医が情報をまとめ、どのようなリハビリが必要かを診断いたします。
院外の主治医とも情報提供書で連携をとり、主治医の治療と同じ方向性でリハビリが進むように連携して行きます。
そのため、診療開始時に主治医の情報提供書を頂いております。
リハビリ診療例:

リハビリ診療+装具診療+身体障害者手帳作成を行っている場面です。
セラピストが立位動作確認を行い、その際の状況を伝え、リハビリテーション医が装具を作成するか身体障害者手帳に必要な情報を判断しているところです。
リハビリセンターではそれぞれの役割を大切にし、各事業所と連携し、患者さん、ご家族を支援し、在宅で「やりたいこと」を実現できるようにチームで取り組んで参ります。
現在理学療法士、作業療法士募集しております。概要はこちらをクリックしてください。
また見学も可能ですのでご連絡ください。
在宅リハビリテーションセンター
副センター長・理学療法士 原田








