~排便コントロールについて~月刊*ファミクリWOCかわら版_vol.4
皮膚・排泄ケア認定看護師の野口です。
今年のバレンタインデーは日曜日ということで、自分用にチョコを買って、まったりされた方もいらっしゃるのではないでしょうか。毎日奔走して頑張っているのですから、自分自身にちょっとしたご褒美も必要ですよね。今回はコンチネンス(排便)についてお話します。
訪問看護の依頼に「排便コントロール」が上位にあります。看護師による排便ケアは、便秘や下痢の困りごとを解決しようとする問題志向型です。大切なのは本人が排便をコントロールできる状態です。「明日はデイサービスだから、今日出そうか。」といった自己決定を支えるよう、働きかけることが重要です。
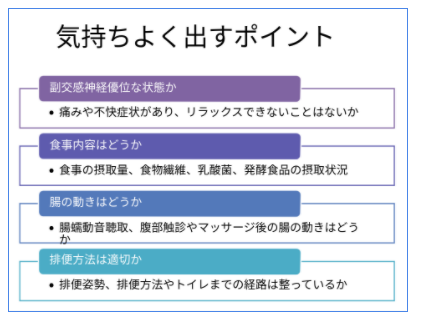
腸内環境を良くする食事
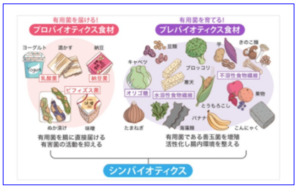
腹部マッサージの方法
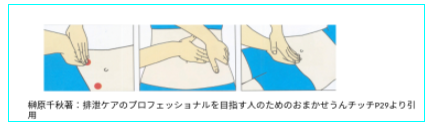
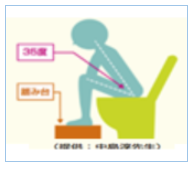
排便時の姿勢
世界共通のブリストルスケールを使って、排便日誌をつけてみましょう。目指すは3・4・5の便です
BBS(Buristolstool)
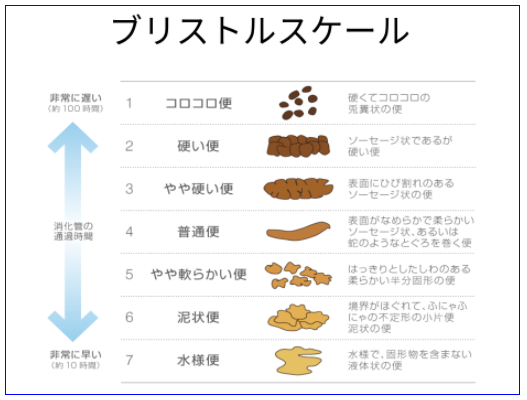
便の量は「片手一杯、両手一杯」という記録が多いのではないでしょうか。手の大きさは人それぞれですので、施設基準として粘土で疑似便を使って写真便の量は「片手一杯、両手一杯」という記録が多いのではないでしょうか。手の大きさは人それぞれですので、施設基準として粘土で疑似便を使って写真で表すのも良いでしょう。
次回は創傷の巻です!お楽しみに。
WOC分野のご相談を受け付けています。ファミクリへお気軽にお問い合わせください^ ^
お電話の他、ファミクリWOC相談フォームからもお問い合わせいただけます。
医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
野口祥子(のぐちやすこ)
皮膚・排泄ケア認定看護師

PCAポンプの性能比較
こんにちは、緩和ケアセンターの神林です。
以前に「在宅緩和ケアチームの疼痛緩和治療について」という記事で麻薬の投与についてブログで取り上げましたが、以前ご紹介したアキュフューザー(デイスポ注入ポンプ)の他に当院では小型シリンジポンプを採用しています。シリンジポンプの利点は流速の変更ができ、投与量を変更ことで疼痛コントロールを図ることが出来ます。(アキュフューザーにはこの機能はありません)
アキュフューザーは重さが軽くメカニカルな構造でないことが利点になります。

患者様の病状や在宅療養環境をアセスメントし最適な機器の提案をさせて頂きます。
医療法人社団 双愛会
ファミリークリニック
緩和ケアセンター 神林

👹栄養”豆”知識〜節分行事食〜👹
ファミリークリニック管理栄養士の青山です。
もうすぐ節分ということで、直前ですが節分で食べられる料理についてご紹介します。

◯豆
豆まきの豆を食べるのは、福を取り込んで1年健康に過ごせるようにとの願いが込められています。炒った大豆が一般的ですが、落花生を使う地域もあります。
◯恵方巻
元々は関西ではじまり、コンビニやスーパーで広く販売されるようになったことで、とても有名になりました。七福にちなんで7種の具をいれるようです。
◯イワシ
鬼はイワシと柊が苦手とされていて、節分には柊に焼いたいわしの頭を刺した「焼嗅(やいかがし)」を玄関先に飾る風習があります。これは、鬼(災い)が入ってこないようにするおまじないです。これにちなんで、いわし料理を食べる風習もあります。塩焼きや蒲焼き、丸干しを焼いたりしてもおいしいですね。
◯けんちん汁
主に関東地方の寒い冬の行事に食べるけんちん汁。野菜をごま油で炒めて、出汁で煮込んだ料理です。建長寺(けんちょうじ)というお寺の精進料理が由来とも言われていますます。縁起物というよりも寒い時期に身体を温めるために食べられていたようです。こんにゃくは身体の中をきれいにするという意味で大晦日や節分に食べられる食品なので、けんちん汁に入れると効果UPですね。
◯節分そば
節分は旧暦の大晦日に当たる日です。大晦日に年越しそばを食べるように節分にもそばを食べる習慣があります。厄を断ち切る、健康祈願、運気向上などの願いが込められているようです。
【 食べやすくするポイント 】
行事食はご自宅で過ごす高齢の方にも楽しんで頂きたいものですが、恵方巻にかぶりついたりするのは正月の餅同樣、噛んだり飲み込んだりする力の弱い方には難易度が高い料理です。そこで節分の行事食を少し食べやすくするポイントを合わせてご紹介します。
◯豆
炒った大豆は固く、噛む力が弱い方はそのまま飲み込んで窒息してしまう危険もあります。煮豆やゆで落花生、たまごボーロなどで代用してもいいのではないでしょうか。
◯恵方巻
海苔巻1本そのまま食べるのではなく、普通の太巻き寿司のように食べやすい大きさにカットして食べるのもおすすめです。また、板海苔で巻くのではなく、刻み海苔や青のりをまぶして海苔巻のような見た目にしてもらったり、中に巻く具材も刻んだものを並べて巻くをいうのもオススメです。
◯イワシ料理
イワシは骨も多く、調理法によってはぱさついて食べにくくなってしまいます。そのため、イワシはつみれにして食べていただくことをオススメします。
◯けんちん汁や蕎麦
水分でムセてしまう方は、けんちん汁や蕎麦はムセ(誤嚥)に注意です。片栗粉やとろみ剤でつゆにとろみをつけると良いでしょう。麺は1/2や1/3サイズに短めにすると勢いよく吸い込まずに済みます。また、けんちん汁は野菜やこんにゃくなど食物繊維をたくさんとることができますが、噛む力や飲み込む力が弱い方は、ごぼうやこんにゃくは避け、大根・人参・玉ねぎ・豆腐など食べやすい具材だけ盛り付けるようにしましょう。
全く同じものでなくても、行事食の雰囲気を楽しんで頂くことも大切です。食べやすくする一工夫をして、ご家族皆さんで季節の食事を楽しんでいただけたらと思います。
医療法人社団 双愛会
ファミリークリニック
管理栄養士 青山

~ストーマについて~月刊*ファミクリWOCかわら版_vol.3
新年を迎え、本格的な寒波が身に染みる今日この頃、皆様いかがお過ごしですか?
寒さはストレスになりますので、帰宅後はゆっくりと湯舟につかって温まりましょう。
今回はストーマについてお話します。
ストーマとは、腸や尿管を使ってつくる便や尿の出口です。ストーマにはギリシャ語で口という意味があります。ストーマの形によっておちょぼ口だったり、たらこのような口だったり、一人ひとり個性があります。
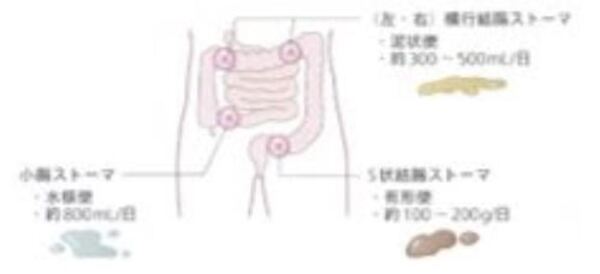
消化管ストーマの種類
消化管ストーマで使用される腸の部位と便の形状
消火器ストーマには結腸ストーマと小腸ストーマがあり、出口の孔が1つの単孔式と孔が2つの双孔式があります。特に双孔式では口側がどこにあるのかが重要です。
単孔式
双孔式
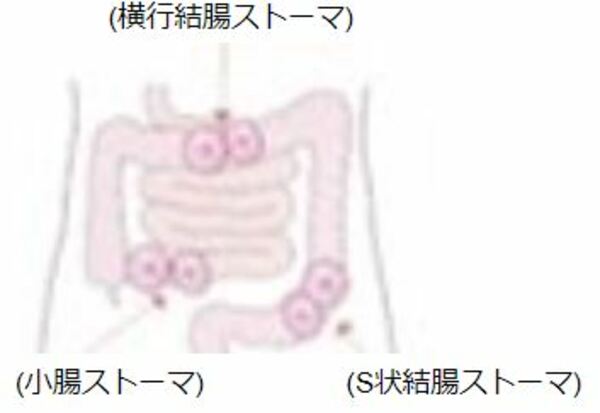
図)松浦信子・山田洋子著 快適!ストーマ生活P9.12.13 より引用
ストーマの名称
普段からのストーマの記録に「ストーマ周囲皮膚障害なし」という記載を目にします。
それでは皮膚障害がある場合はストーマ周囲のどの部分に障害があると表示しますか?
以下を参考に記録や相談ができるといいですね。
例えば、ストーマ粘膜から1cm以内は「ストーマ近接部」といいます。この部分に面板が密着していないと排泄物の漏れに繋がり、発赤やびらんが起こりやすいため、一番に覚えて頂きたい名称です。
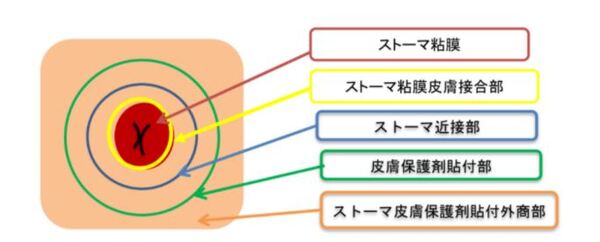
物事を相手に伝える場合、ストーマに限らず共通言語が必須であることがよくわかりますね。
次回はコンチネンスの巻です。お楽しみに!!
日常的に困っている皮膚・排泄ケア分野のご相談をファミクリ宛にお気軽にどうぞ!お電話の他、ファミクリWOC相談フォームからもお問い合わせいただけます。
医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
皮膚・排泄ケア認定看護師
野口祥子(のぐちやすこ)

『ケアマネ版「ACP入門」』に登壇しました~在宅緩和ケアセンター~
こんにちは、在宅緩和ケアセンター 看護師長の神林です。
先月上旬に大田区介護支援専門員連絡会主催研修『ケアマネ版「ACP入門」』に在宅緩和ケアセンター長の田代医師とともに登壇しました。
ACPとはAdvance Care Planningの略で「今後の治療・療養について患者・家族と医療従者が予め話し合う自発的なプロセス」と定義されるものです。
最近では厚生労働省が「人生会議」と称して医療・介護従事者への啓発を勧めています。
ひとりの人間の死生観・生き方・死に方を尊重するためにはどうしたらよいか。答えが見つからない取り組みですが、「良い死」はひとつではなく、多様な価値観を汲み取れるような関わりが必要だと感じます。死に対して言及することに高いハードルがあることもありますが、患者様は普段関わりを持っているケアマネジャーを始めとする介護従事者へ、そっと本音を話されることもあり、在宅で関わるすべての職種に知ってほしい内容です。
すべての人に通じることはACPは臨死期に行うよりも健康な状態の時から折に触れ、何度も繰り返すことでより良い最期を本人が選択できる機会が多くなると思っています。
〜〜事例紹介〜〜 もしバナゲームをACPに取り入れた事例

講義後にはご参加いただいたケアマネジャーさんから嬉しいコメントもいただきました。
・今後も定期的にACPをテーマに研修を希望します。いろいろな事例を通じて更に深めたいです。
・最期を迎えるご本人、ご家族に寄り添いたいが故に技術と知識は必要であり、更にグリーフケアについても実践できる事が目標です
・ACPについて知らないことが多かったのでとても勉強になりました。ありがとうございました。医療は敷居が高いと感じていたので、医療側から橋渡しになってほしいと伺い、とても嬉しく思いました。今後、医療との連携に役立て、利用者さんの思いに沿った介護をしていきたいと思います。
励みになるコメントをありがとうございます。
今後ともよろしくお願いいたします。
医療法人社団 双愛会
ファミリークリニック
在宅緩和ケアセンター
看護師長 神林

【理事長インタビュー】~2020年を振り返る~

ーーーー本日は2020年を振り返る機会にしたいと思います。2020年はどのような1年でしたか?
伊谷野:
まずは新型コロナウイルス感染症についてですね。感染対策に追われながらあっという間に年末を迎えた感覚です。この1年は情報のない未知のことに対して、手探りで進めていきました。
ーーーー未知の状況で、実際どのようなことを考えて進めていったのでしょうか?
伊谷野:
まずは通常の診療体制に大きな影響を与えることなく感染対策を行うという運営を考えました。いかにバックアップしていくかですね。
最優先事項としては人と人との接触を少なくする対策から入りました。4月16日の緊急事態宣言前の3月時点では、可能な範囲から直行直帰勤務、在宅勤務を取り入れ、勤務場所の分散化を進めていました。
そのときに事前に準備していたオンライン化が一気に加速していきましたね。今では朝、夕のカンファレンスをオンライン化したり、外部病院との退院前カンファレンスをオンライン化したりと他事業所との連携にも活用しているシーンが当たり前のようになってきました。
次に感染対策室の設置です。5月でしたね。
院内で医師数名、看護師、その他職員で感染対策室を設けて情報の集約化につなげていきました。
今はゾーニングの観点からもファミリークリニック蒲田、ファミリークリニック品川、ファミリークリニック多摩川含めて城南地区に6箇所の拠点を作り、それぞれをオンラインでつなぎながら情報共有の仕組みを推し進めています。感染対策、クラスターの防止対策は来年度も引き続き注力すべきことですね。
ーーーー他の事業所へのオンラインサポートをする機会も増えてきたと思います。今後も色々な分野で地域の役に立っていきたいですね。その他のトピックスはありますか?
伊谷野:
常勤医師の入職により、職場環境の変化は大きかったですね。例えば、1月に在宅リハビリテーションセンター長の高橋先生が入職しました。高橋先生はリハビリテーション医学会の指導医になりますので、専門的治療ができるようになった。大学病院同様の診療レベルになったと言っても過言ではないと思います。
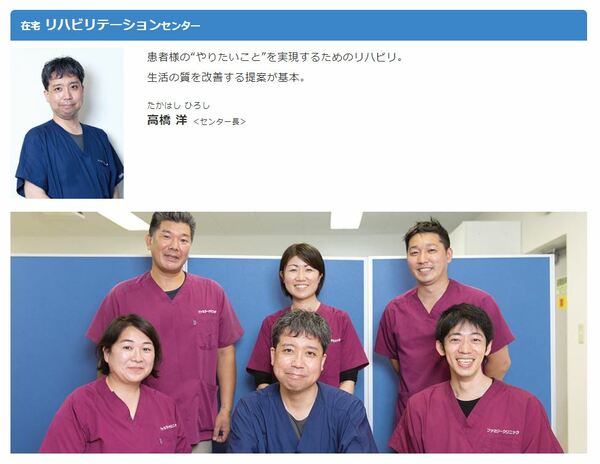
ーーーーたしかに職場内でもリハビリテーションの話や勉強会が増えましたね。実際リハビリテーション医学会に入会した先生も何人かいました。
伊谷野:
はい、私もリハビリテーション医学会に入会して認定医取得に向けて知識・スキルを習得中の一人です。笑
開業当初は当然私一人で運営していたので、違う診療科の医師同士でフォローし合える今の環境はとても良いですね。
常勤医師だけではなく他の職種、これもリハビリテーションの領域ですが、言語聴覚士の入職もありました。リハビリテーション指導医、言語聴覚士、またもともと在籍していた管理栄養士で嚥下訓練を積極的にできるようになってきています。点が線に、面になってきたような広がりを感じますよね。
その他のトピックスは4月から正式に動き出した各在宅センター、6月に新規開院したファミリークリニック多摩川でしょうね。徐々に各チームも線に面につながってきているように思います。

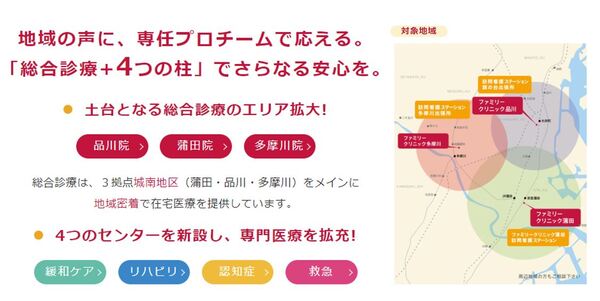
ーーーークリニック3店舗で各地域の総合診療を行い、各在宅センターで城南地区全体を横串でカバーするという今の体制が形になりました。
伊谷野:
はい、この取組みもそれぞれのチームに相乗効果のある良い面があると思っています。例えば、在宅緩和ケアセンターで対応をしている患者様は容態変化が起こりやすいです。そのようなときは在宅救急センターの医師が一次的な急変対応を行い、主治医との連携を取ります。チーム連携がうまくいってくると、起こりそうな問題を早期発見をすることにもつながりますので、それぞれがするべき診療に集中できます。今はそのような好循環が所々に出てきているので、来年以降も各事業所、各在宅センターの連携で良い体制を作っていきたいですね。
ーーーーありがとうございます。皆様、どうぞ良いお年をお迎えください。
医療法人社団 双愛会

年末年始の営業体制につきまして
年末年始の営業体制につきまして、お知らせいたします。
*かかりつけの方の緊急時の連絡につきましては24時間・365日対応いたします。
*診療時間外の病状に関するご相談は、当院からお渡しいたしました緊急連絡先にお電話くださいますようよろしくお願いいたします。
【3店舗共通】
ファミリークリニック蒲田
ファミリークリニック品川
ファミリークリニック多摩川
12月29日(火):休日体制(緊急対応は可能)
12月30日(水):休日体制(緊急対応は可能)
12月31日(木):休日体制(緊急対応は可能)
1月 1日(金):休日体制(緊急対応は可能)
1月 2日(土):休日体制(緊急対応は可能)
1月 3日(日):休日体制(緊急対応は可能)
1月 4日(月):~ 定期訪問診療開始
以上でございます。
何卒よろしくお願いいたします。
医療法人社団 双愛会
ファミリークリニック蒲田
ファミリークリニック品川
ファミリークリニック多摩川
🍙 減塩のポイント 🍙
ファミリークリニック 管理栄養士の青山です。
寒くなってきましたね。この時期は鍋やおでん、スープなど温かいものが食べたくなる季節です。この時期は意外と塩分が多くなりがちなので、今回は減塩のポイントについてお話します。
塩分ってどれくらい食べればいいの?
今年、日本人の食事摂取基準2020が発表され、そのなかの塩分の目標量は男性7.5g、女性6.5gです。高血圧や心臓・腎臓の疾患がある方は6g未満とされています。
WHO(世界保健機関)は5g未満を推奨しています。
では、日本人が普通の食事をすると、どれくらい塩を食べているのでしょうか?
実は・・・平均10g程とってしまっています。
日本人の食生活は、昔よりは減ってきてはいるものの、塩分をとりすぎる傾向にあります。
塩分を過剰にとることで動脈硬化をすすめ、高血圧や心臓病、脳血管疾患など様々な病気の原因になってしまいます。そういった病気の予防、悪化の予防のために、日頃から減塩を意識してみましょう。

特に冬場はおでんや鍋料理などで加工品が増えたり、温かいものが欲しくなるのでスープや麺類も増えがちです。
また、正月料理は日持ちするよう塩や醤油をたくさん使うため、少量でもたくさんの塩分をとってしまいやすい料理が多くなっています。
食べてはいけないという訳ではなく、食べる頻度や量に注意しながら食事を楽しみましょう。
医療法人社団 双愛会
ファミリークリニック
在宅リハビリテーションセンター
管理栄養士 青山

〜フレイルの食事について〜在宅リハビリテーションセンター
こんにちは。
ファミリークリニック在宅リハビリセンターの小杉です。
冷え込む季節になりましたね。
温かいものを飲んで、身体を内側から温めていきましょう。
さて、食欲が無い時に召し上がっていただきたいスープはどちらでしょうか。

正解は・・・
②のポタージュスープです。
今回は『フレイルを予防する食事』についてのお話です。
コロナウイルスが流行し、活動量の低下や食事に変化はありませんか?
フレイルなどで活動量が低下すると食欲も低下しやすくなります。
「フレイル」を予防するためには、バランスの良い食事を心掛ける事が重要となります。
そのため、食欲のないときは少しでも栄養を補えるスープとして、バターや牛乳が入ったポタージュスープがおすすめです。今はカップスープ類でも、種類が多くなってきました。具材がゴロゴロ入っているもの、タンパク質が負荷されているスープ類もあります。飲みこみの状態や体調や食事のバランスを見ながら、取り入れてみてください。
前回ブログにてフレイルの進行を予防するために、チェックシートをご紹介をしました。
私たちは、日々食べたものにより身体をつくり、生活を維持をしています。筋肉や骨、血液、皮膚なども同様に、食べたもので再生を繰り返しています。健康な身体は、日々の食生活や活動量で作られています。
以前管理栄養士の青山が書いたブログもご参照ください。
(2020.4.20 〜しっかり食べて体調を整えよう〜)
フレイル予防のためには、タンパク質の摂取と思われるかと思いますが、全体のエネルギー量の確保も重要になります。
①エネルギーをしっかり確保するために、ご飯やパン類、麺類の主食を摂る事。
②血や筋肉を作ってくれるタンパク質源も忘れずに摂ること。
まずはこの2つを確実に食べるようにしましょう。
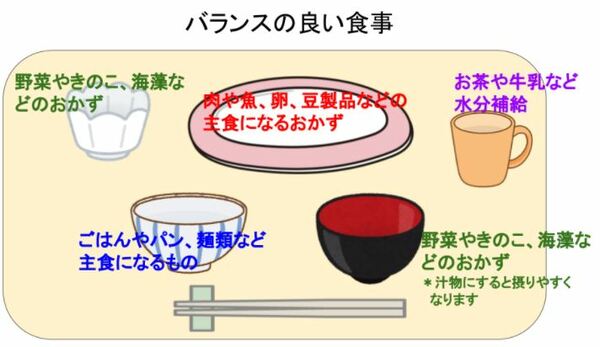
男性でも用意しやすいように、コンビニで手軽に手に取れるようなもので、バランスの良い食事例を作ってみました。

あまり動かないからと食事を控えてしまう方もいらっしゃるかもしれません。一つ一つの量は少なくても構いませんが、バランスを意識して摂取することをお勧めします。
フレイルの進行を予防するためには、フレイルの悪循環(フレイルサイクル)に乗らないことが予防の第一歩となります。リハビリテーション専門医の診療では、このフレイルサイクルのどこに問題があるかを評価し、問題点を抽出し介入方法などをご提案します。
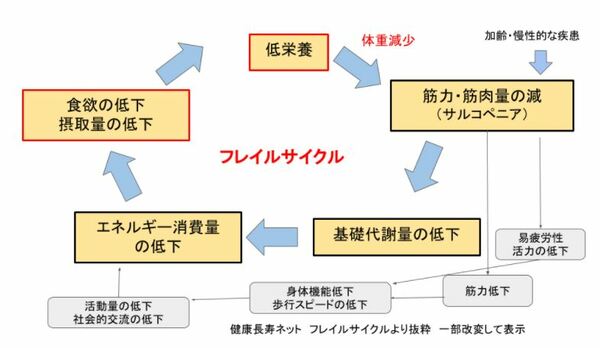
食事量は今の生活に見合っているのか、身体の状態と食事内容が合っているのかというご相談も、リハビリテーション専門医にご相談ください。栄養管理や助言が必要と判断された場合は、管理栄養士の介入を提案させていただいております。

フレイルがご不安な方、食事量や運動の判断に悩まれる場合は、ぜひリハビリ診療をご活用ください。

お問合せ先
医療法人社団 双愛会
ファミリークリニック
在宅リハビリテーションセンター
原田 俊
電話番号:03-5480-1810
s.harada@twinheartmedical.com

~褥瘡について~月刊*ファミクリWOCかわら版_vol.2
皮膚・排泄ケア認定看護師の野口です。
12月を迎え、寒さと慌ただしさが増してきた今日このごろ、皆様いかがお過ごしですか?
寒冷においては、褥瘡が増悪する傾向にあります。
今回は在宅で発生する褥瘡についてお話させていただきます。
訪問時、こんな場面に遭遇しませんか?
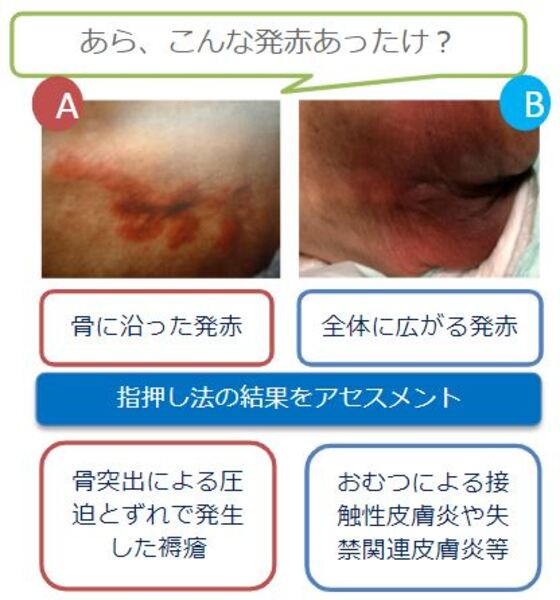
Aのような急性期褥瘡は、発生から 1~3週間のものをいいます。
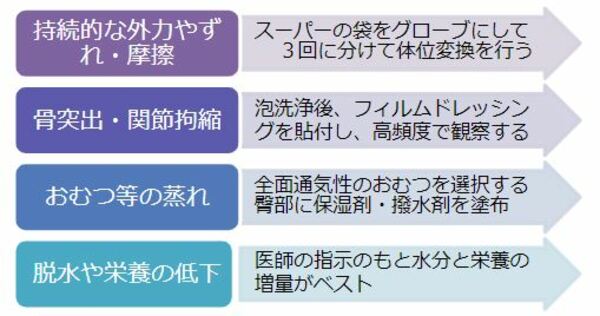
「発赤だから d1」と思い込み、実際は深部まで達していたという DTIの可能性もあります。Aのような急性期の褥瘡を発見した時は、発生原因をアセスメントし、それを取り除くことが必要です。褥瘡の原因としては、図のような個体要因もありますが、少しのエッセンスでそれを軽減することが重要です。
次回はストーマの巻です。日常的に困っている皮膚・排泄ケア分野のご相談をお気軽にどうぞ!
お電話の他、ファミクリWOC相談フォームからもお問い合わせいただけます。
医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
野口祥子(のぐちやすこ)








