🍙栄養豆知識〜研修報告〜🍙
ファミリークリニック管理栄養士の青山です。
今回は『ダノン健康栄養フォーラム』に参加しました。
今回は、世界の栄養課題と新しい食事スタイルの提案というテーマで日本食の良さや蛋白質、脂質の栄養についての講演がありました。
今回は糖質制限と日本食についてのお話を紹介します。
最近は糖質制限のダイエットが話題になっています。実践している方も多いのではないでしょうか。エネルギー源の大部分を占める糖質を制限するため、短期的には減量効果が得られやすい方法です。しかし、極端な糖質制限は偏った食事になるため、長期的に行うことは良いことばかりとはいえません。糖質は摂りすぎてもよくないですが、制限しすぎても死亡率が増加するという研究結果が出ています。糖質量は50〜55%が一番長寿になるそうです。また、糖質制限を続けたマウスの研究でも、見た目の老化に加え、病気の罹患率の増加、さらには寿命の短縮といった影響があったそうです。
糖質制限についてはまだ研究途中の段階で、どれくらい、どんな種類の糖質を摂ると良いか、また人種や生活環境による影響があるかなどはっきり分かっていない部分も多いのですが、一時的なダイエットではなく長期的に続けていくことのデメリットもあると考えられます。
私は今回の講演を聴いて、痩せられたとしても、同年代の人より老けてしまう方が怖いなと思ってしまいました。
それではどのような食事が良いのでしょうか?
講演ではいろいろな年代の日本食を調査して1970年代の和食が最も老化を遅くし、寿命も長くなったという研究の紹介もありました。
70年代の食事の特徴としては、魚・果物・野菜・海藻・大豆製品・発酵系調味料・緑茶など食材の種類が豊富で、揚げ物や炒めものより煮物料理が多いといった特徴があるそうです。いろいろな食品を組み合わせて食べること、そして主食や芋類も適度にとり、食事中のエネルギーの半分は糖質で摂ることが大事なのではないでしょうか。

毎食理想的な食事は難しい!何品も手作りする時間もない!
そんな方もできるところから少しずつやってみましょう。今はコンビニでも惣菜が買える時代です。最近海藻食べてないなと思ったら、ひじきの煮物やワカメの酢の物を夕食の1品に加えてみませんか?最近肉料理ばっかりだなと思ったら、煮魚や魚の水煮缶を取り入れてみましょう。
医療法人社団 双愛会
在宅リハビリテーションセンター
管理栄養士 青山

嚥下診療 〜摂食評価と窒息予防〜
こんにちは。言語聴覚士の小杉です。
残暑もようやく落ち着き、過ごしやすい日々になってきましたね。皆様いかがお過ごしでしょうか。
季節がめぐり、少しずつ果物の種類が増えてきましたね。
さて、またここで問題です。
ぶどうとりんご、窒息に注意が必要な果物はどちらでしょうか??

①ぶどう ②りんご
正解は・・・・
①のぶどうです。
表面がツルツルしたぶどう、実は窒息しやすい果物の一つです。
ぶどうの他にも、ミニトマトやさくらんぼも実は窒息しやすい食べ物です。
奥歯が生え揃っていないお子様や、抜けてしまった高齢者は咀嚼力が弱く、噛んでいるようでも、そのまま飲み込んで窒息するリスクがあるのです。
ぶどうやミニトマト等は面倒ではありますが、1/2〜1/4に切り、よく噛む事が窒息予防につながります。
今はぶどうの品種も多くなり、皮付きのまま食べられるぶどうも増えています。皮付きのものですと、より噛む回数が増えるため、奥歯のある方は楽しめると思います。皮なしですと表面がつるつるしてきますので、召し上がっている際は近くで見守ってください。
また嚥下機能的に咀嚼が難しい場合は、ジュースで召し上がることも良いです。
りんごはアレンジしやすい果物でもあります。その方の嚥下機能に応じて、提供方法を変更出来ます。
例えば、2〜3mmに薄くスライスに切る。噛むことが難しい場合は、すりおろす。そして舌で潰せる、また簡単に噛むことが出来る場合、砂糖を少し混ぜて甘く煮てコンポートにすることも出来ます。

このように、患者さん摂食機能評価を得意とするのが、言語聴覚士であり、その機能に合った食事内容の調整を行うことを得意とするのが管理栄養士です。
これから秋になり、美味しい食べ物が増えてきます。
一人ひとりの嚥下機能に合った食形態で、季節の変化を楽しんでいただきたいです。
嚥下診療では、歯の衛生状態から咀嚼機能、唇や舌の動き等の確認を行っています。またご家族様やご本人から食事状況の確認を行っています。
食事の調整や栄養評価が必要な場合、当院管理栄養士による栄養相談も併せて行うことが出来ます。必要栄養量や摂取量の確認、食事形態のご相談や高カロリー食品のご紹介なども行えます。
食事量や摂取量についてご心配な方、嚥下機能の評価をご希望の方は、当院までご相談ください。下記の症状が当てはまる方、嚥下機能の低下のおそれがあるポイントです。

*他院の訪問診療を受けていらっしゃる方でも、単発で診療が可能です
ご判断に迷う方、経過を追って評価を希望する方など、まずはリハビリ専門医による嚥下診療にご相談ください。誤嚥性肺炎予防の一つとして、お考えいただけますと幸いです。

医療法人社団 双愛会
在宅リハビリテーションセンター
言語聴覚士 小杉

🍙 栄養の日 🍙
ファミリークリニック 管理栄養士の青山です。
今回は、『栄養の日』についてご紹介させていただきます。
8月4日は栄養の日でした。みなさまご存知でしょうか?
栄養士・管理栄養士でないとあまり意識しない日かもしれませんが、身体を作るのは日々の食事と水分です。夏休み時期でお子様たちも家で過ごすこの時期、そして、大人の方もお家時間が増えている今、栄養や衛生管理というものを意識するきっかけにしていただけらたと思います。

栄養の日
(公社)日本栄養士会では、2016年に『栄養の日(8月4日)』、『栄養週間(8月1日〜7日)』を制定しました。
日付は、一般の方にも親しみを持ってもらえるよう、8(エイト)と4(よん)の語呂合わせで『えいよう』の日となっているそうです。(笑)
栄養の日、栄養週間2020
今年は『栄養をたのしむ -「栄養のチカラ」で、感染症に負けない!-』を統一テーマに、オンラインで開催しています。
栄養週間もう終わってる!と思った方も大丈夫です。今年はオンライン開催ということで、今からでも動画やレシピなどをみることができます。
私達、栄養士・管理栄養士は食品の取り扱いや衛生管理について学び、日々の業務でそれらを実践しています。もちろん栄養士でなくても、みなさんが日々の生活の中で注意できるポイントがあります。例えば、とても基本的なことですが、手にはいろいろな細菌やウイルスが付着しています。その細菌やウイルスを食品につけないこと、口の中に入れないことが感染予防には大切で、そのために手洗いやマスクの着用、食器や器具、食品の洗浄を行います。生活の中に取り入れられる衛生管理のポイントも動画で紹介されています。基本が大事!今一度、ご自身の生活の振り返りをしてみてください。
また、栄養の日の特設サイトでは、栄養士・管理栄養士が考えたレシピも紹介されています。野菜がたくさん使われていることはもちろん、栄養価の高いレシピがたくさんあります。お家時間が長い今だからこそ、お家で身体に良い料理を食べて、暑い夏を乗り切りましょう。

気になった方はぜひ、『栄養の日』で検索してみてください。
ファミリークリニック
管理栄養士
青山

嚥下障害 医師によるリハビリ診療
こんにちは。言語聴覚士の小杉です。
いよいよ夏本番となりました。
熱中症や脱水を予防していく時期ですが、嚥下障害の方は元々の栄養摂取量が少ない傾向にあるため、さらに注意が必要となってきます。ここで問題です。
嚥下障害がある方で、食べにくいのはどちらでしょうか。

答えは・・・
正解は①の果肉入りゼリーになります。
理由としては、食感の異なるものが入っていることにより、喉へ流れるタイミングのズレが生じやすく、むせこみや誤嚥になりやすいためです。嚥下障害の程度により、食べにくいもの、食べやすいものが変わります。歯の問題、喉の問題、飲み込むタイミングの問題、物性の問題など様々な要素が加わってきます。
さて、今回は嚥下機能に不安のある方への医師によるリハビリ診療についてのご案内です。
誤嚥性肺炎を繰り返されている方や、少しむせやすくなった、又は食事がつかえるようになった方、退院後に食形態が下がっている方からの依頼などでリハビリ診療に伺っています。
診療には、リハビリ専門医、言語聴覚士でご自宅に伺います。
リハビリ診療では、体調の確認を行い、日常生活の状況の聞き取り、実際の動作確認を行っていきます。
◯普段の姿勢はどうしているか
◯起き上がり動作はどのようにしているのか
◯口の中の状況、口や舌、喉の動きの確認
◯服薬・食事状況の確認や嚥下機能の評価をご本人やご家族様に確認しています。
そしてすぐに行える姿勢調整についてや、対応方法をお伝えしています。
診療時、医師の視点・セラピストの視点からの評価が入ることにより、姿勢の耐久性の問題になるのか、廃用性の筋力低下があるのか、又は脳梗塞などの新規病変が潜んでいるのかを確認しています。
そして必要時、医師は咳や痰が出やすくなる薬や肺炎予防の薬の処方や、覚醒が下がりやすい服薬量の調整等も行っています。そして薬の飲み方の工夫などもお伝えしています。

*他院の訪問診療を受けていらっしゃる方でも、単発で診療が可能です
ご判断に迷う方、経過を追って評価を希望する方など、まずはリハビリ専門医による嚥下診療にご相談ください。誤嚥性肺炎予防の一つとして、お考えいただけますと幸いです。

医療法人社団 双愛会
在宅リハビリテーションセンター
小杉

【WEBオンライン勉強会】『在宅での装具作成 〜障害者手帳、医療保険での作り方〜』2020年7月21日(火) 18:15~19:15
こんにちは、事務局長の清水です。
7月21日18:15~ファミクリ勉強会 WEBオンライン開催をご案内いたします。
Zoomを活用した勉強会になります。
お時間がございましたらぜひご参加ください。
【お申し込み】はこちらをクリック

在宅での装具作成
〜障害者手帳、医療保険での作り方〜
2020年7月21日(火)
18:15 ー 19:15

◆講師:
高橋 洋 医師
在宅リハビリテーションセンター長
日本リハビリテーション医学会専門医・指導医
日本心臓リハビリテーション指導士
◆下記のことにお困りの方におすすめの勉強会です
・装具作成のために何度も通院するのが困難
・在宅でどのように装具作成をすればいいのか知りたい
・古くなった装具を修理、作り直したい、など
*WEBオンライン地域勉強会には事前申し込みが必要です。参加方法は記載のメールアドレスにご連絡いたします
WEBオンラインの進め方に不安がある方は、当院の職員からできる限りのサポートをさせていただきます
ぜひこの機会にご参加ください。なお、WEBシステム(Zoom)の都合上、定員は100名で締め切らせていただきます
*今回のご参加者は、理学療法士、作業療法士、言語聴覚士、ケアマネジャー、看護師、医師、在宅医療・介護連携担当者の方に限らせていただきます
【お問い合わせ】
医療法人社団 双愛会 ファミリークリニック ( 蒲田 品川 多摩川 )
事務局長 清水 雄司
電話番号:03-5480-1810
y.shimizu@twinheartmedical.com
🍙必要なエネルギーってどれくらい?🍙
ファミリークリニック 管理栄養士の青山です。
前回は必要な水分の量についてお伝えしましたが、今回は必要なエネルギー量についてのお話です。
1日あたりの必要なエネルギーは、体格や年齢、活動量、疾患などにより一人ひとり異なります。また、必要エネルギーを算出する方法もいくつかあります。今回は成人の場合の簡単な算出方法をご紹介します。

例)身長160cmの方で座っている時間が長い方の場合
標準体重:1.6(m)× 1.6(m)× 22 = 56.3(kg)
身体活動量:軽労作となるため、25〜30
1日の適正エネルギー量:56.3(kg)×25〜30(kcal/kg)
≒ 1400〜1700(kcal)
※標準体重より体重が軽い方の場合は、今の体重を当てはめて計算して
みましょう。
手作りの料理ではエネルギー量の計算は大変ですが、お弁当や外食の場合はエネルギー表示がされているものが増えています。エネルギー表示を見る習慣を付けてみましょう。
最初にお伝えした通り、1日あたりの必要なエネルギーは、体格や年齢、活動量、疾患などにより一人ひとり異なります。
例えばお子様の場合は成長に必要なエネルギーも追加する必要があり、年齢(月齢)や体重によって細かく基準が設けられています。学校給食は成長に必要な栄養を十分に摂ることができるよう考えて作られています。休校や分散登校で大変な時期ですが、給食が食べられる時にはしっかり食べましょう。
また、高齢者の場合は持病を持っている方が多く、体格や食事・活動量の個人差も大きくなります。お一人お一人の適正なエネルギー量については、主治医や管理栄養士にご相談ください。
ファミリークリニック
管理栄養士
青山

構音障害(こうおんしょうがい)について
こんにちは。
言語聴覚士の小杉です。
本日は構音障害(こうおんしょうがい)についてのお話をしたいと思います。
構音障害とは、正しく発音が出来ない状態の事を言います。
構音障害には大きく2つに分けて考えられます。
①機能性構音障害
言葉を発する器官には問題が無いにも関わらず、発音がおかしい場合を言います。例えば、「みかん」を「みたん」となってしまう場合などがあります。子音の構音獲得期(5〜7歳)を過ぎても、発音の不明瞭さがある場合はリハビリを行うケースが多いです。
②運動障害性構音障害 (dysarthria:ディサースリア)
神経・筋肉の病気が原因となり、口腔・舌・咽頭等の発声発語器官のどこかに、運動障害が起こり、うまく話せない状態を言います。
以前お伝えした失語症も、コミュニケーションの問題でしたが、構音障害の場合、「読む」「書く」「聴く」の言語面での障害は出てきません。「話す」という事で問題となってくるのです。
具体的な症状は以下のようなものになります。
・呂律が回らない
・声が出しづらい
・声がかすれてしまう
・高い声が出にくくなった
・抑揚が無くなった
・声が震えてしまう
・声の大きさにバラツキが出てきてしまう
・聞き返される事が多い など

脳血管疾患後、多系統萎縮症やパーキンソン病等の進行難病の方などで、上記の症状を訴えられることが多いです。
声を出すためには、吐く息(呼気)、声帯、舌、口唇等を細かく使い分けていく必要があります。使う場所は、食事をするときにも使う器官になります。嚥下の場合は、パワーが必要になりますが、構音の場合は繊細な動きと呼気のバランスが必要になってきます。
進行難病の方は、嚥下障害よりも先に、話しづらさから自覚されることが多い印象があります。少し話しづらくなってきたなと思った際、言語のリハビリは適応になるのかと、ご相談いただけると、病態の進行予防として早期に関わる事が出来ます。
構音障害が気になった方は、耳鼻咽喉科や脳神経内科等でもご相談されることもおすすめです。リハビリの適応になった場合、言語聴覚士を探してみて下さい。当院の訪問リハビリで実施することも出来ます。ご心配のある方は、ご連絡ください。
ファミリークリニック蒲田
ファミリークリニック品川
言語聴覚士 小杉

🥛脱水にご用心🥛
こんにちは。
ファミリークリニック 管理栄養士の青山です。
気温も徐々に高くなってきて、日中は30度近くになることも出てきました。真夏でなくても知らず知らずのうちに脱水になっている場合があります。気温が上がり始めたこの時期から、こまめに水分補給をして脱水を起こさないように注意しましょう!!
人の体は6割が水と言いますが、年齢や体格により体の中に含まれる水分の割合が変わります。一般的には乳幼児は7〜8割、普通体型の成人は6割、高齢者は5割程度と言われています。
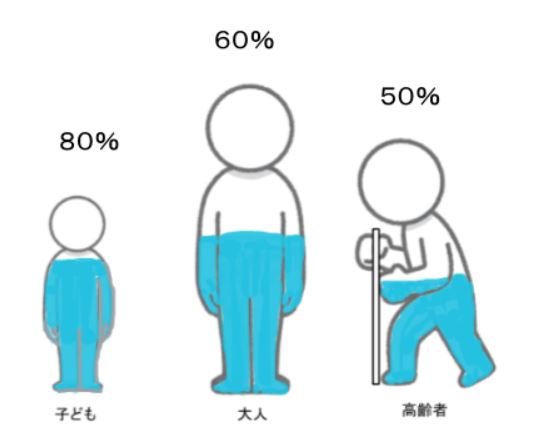
子どもや高齢者は水分喪失の影響を受けやすく、特に高齢者は喉が乾いたという感覚がわかりにくくなり、気づかないうちに脱水を起こしているという場合もあります。
喉が乾く前に、こまめに水分をとりましょう。
脱水予防のポイント1:水分量
必要な水分の目安量は 体重1㎏あたり40ml です。
例えば体重50㎏の方は50㎏×40ml = 2000ml
一般的には食事の中に1000ml程度の水分が含まれているため、
飲料水として1000mlほどとる必要があります。
脱水予防のポイント2:飲み物の種類
普段通り、きちんと食事がとれている方は水やお茶などの飲み物を飲んでいただければ大丈夫です。
しかし、食事や汗には塩分が含まれます。食事が減っている方や運動や発熱などでたくさん汗をかいた方は水やお茶だけではなくスポーツドリンクや経口補水液も取り入れるようにしてください。
《 1日の飲み方の量や内容の目安 》
3食きとんと食べている方:
水やお茶を1日コップ7−8杯

または、500mlペットボトル2本

食事量が減ってしまった方、たくさん汗をかいた場合:
なるべく上記の水分量+スポーツドリンクなどを500ml追加
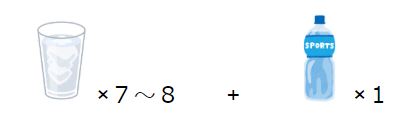
たくさんの量が飲めない方も1日の水分量の1/3くらいはスポーツドリンクや経口補水液にしてみましょう。
脱水予防のポイント3:飲み方
食事がとれている方もとれていない方も、1度にたくさん飲むのではなく、1日を通してこまめに飲むことも大切です。
例えば、食事中にコップ1〜2杯ずつ、食事の合間にコップ1杯ずつ、寝る前と起床後にコップ1杯ずつ といように複数回に分けて飲みましょう。
以上、本日は脱水について記載いたしました。
ご参考にしていただければ幸いです。
ファミリークリニック蒲田
ファミリークリニック品川
管理栄養士 青山

失語症のリハビリについて
こんにちは。言語聴覚士の小杉です。
『失語症』という病気をご存知でしょうか。
脳梗塞や脳出血による脳血管疾患や、交通事故等による頭部外傷によって、言語を司る脳の部分に損傷があった場合に起こる言葉の障害の事をいいます。
言葉には「聴く」「話す」「読む」「書く」の側面があり、多かれ少なかれの障害が出てくる事があります。
脳の損傷場所やその範囲によっても、言葉の障害による症状は様々です。
◯場面にあった言葉をうまく思い出すことが出来ない
◯言われている言葉が理解出来ない
◯何か話していても、話している言葉がめちゃくちゃ
◯文字を理解出来ない
◯文字を書けない など
言葉を思うように理解出来なくなってしまっても、状況理解をすることは出来ます。なので、質問されているなという印象で、曖昧に返事をされることもあります。
例えば、「りんご」という言葉を聞き、

と林檎を思い浮かぶことが出来ます。
ところが、失語症の方の場合、

違う物が浮かんできたり、

何を言っているのかが分からないという事があります。
頭の中にある「言葉の辞書」と「物の意味の辞書」が結びつけることが出来ない状態になっているのです。
「聴く」「読む」の理解面、「話す」「書く」の表出面、
どこが一番障害になっているのか、そして強みはどこなのかを探す事が言葉の評価であり、
結びつきが難しい所を再構築していくことが、失語症のリハビリとなります。
失語症でコミュニケーションでお困りの方、
第三者の方と話す事に躊躇してしまう方、
自宅でコミュニケーション練習を行うことを希望される方はご相談ください。
言語聴覚士
小杉

対談ブログ~新型コロナウイルス感染症と廃用症候群(生活不活発病) 医師 高橋 × 理事長 伊谷野~
こんにちは、事務局長の清水です。
政府による新型コロナウイルス感染症緊急事態宣言は7都府県を対象ーーーーその後、2020年4月16日に新型コロナウイルス感染症緊急事態宣言の対象地域を全国に拡大しました。実施期間は2020年5月6日までとしています。
このような文字通りの緊急事態の中、先が見えないという環境下においても、我々のような在宅医療クリニックにやるべきことやできることはあるのでしょうか?
今回は高橋先生、伊谷野先生と対談形式で進めさせていただきます。

高橋先生のキャリアを一言でご紹介すると、保健所勤務経験があり、総合診療もしているリハビリテーション専門医ですね。
高橋先生、今回は様々な視点からお話いただけると嬉しいです。
運動していないことへの不安を解消したい
高橋:
ご紹介ありがとうございます。笑
これまでの経歴をこうやって見ると新型コロナウイルス感染症にも十分配慮した感染対策を行いながら、全身状態を確認して、専門的なリハビリテーションを提供しようと思っています。

そして結論から言いますと、患者さんやご家族、ケアマネジャーさんに向けてお伝えしたいことがあります。
外出自粛1ヶ月あたりから、訪問リハビリテーションなどを通じて少しでも運動することが必要です。
ここに1日の座位行動(座っているもしくは横になっていること)の時間が長いと死亡率がアップするという研究結果があります((文献) van der Ploeg HP, Chey T, Korda RJ, Banks E,Bauman A. Sitting time and all-cause mortality riskin 222 497 Australian adults. Arch Intern Med. 2012Mar 26;172(6):494-500.)
1日平均11時間以上座っている(もしくは横になっている)人は、4時間未満の人と比べて1.4倍命を落とす確率が上がるということです。また、1日の座位行動が8時間を超えてくると急にリスクが上がっていきます。
ただこれは45歳以上のオーストラリア人の研究データになり、働いていたり通常の生活をしたりしている人も含まれています。
ーーーー要支援、要介護のご高齢者に至ってはさらに注意する必要があるということでしょうか。
高橋:
そうなりますね。
これまで外出やデイサービス、デイケアなどで運動をしていた方が、現在ご自宅で待機の状態になっている場合、これからは廃用症候群(生活不活発病)を気にしなければいけない時期になります。一方で、新型コロナウイルス感染症の影響により不安な状態が続いているかと思います。
ケアマネジャーさんとしても、最初の1ヶ月は、利用者さんのお薬の調整や健康管理を第一に考えられたと思います。2ヶ月目に入り廃用症候群(生活不活発病)の症状ができてきた場合、「今すぐ廃用症候群(生活不活発病)のサポートが必要な状態なのか?」それとも「とりあえずはこのまま経過観察の状態で良いのか?」という判断がつきにくい状況でお困りになっていくのではないかと想像します。

今回の状況はケアマネジャーさんにとっても初めてのことになります。どこに相談して良いかもわかりません。筋力や体力が落ちることがわかっている中、様々な医学的側面を総合的に考えてプランを立てていく必要があることにお悩みになられるのではないかと思います。
そのようなときに、リハビリテーション専門医に相談していただけるとお役に立てることが多いと思います。
伊谷野:
たしかに緊急事態宣言後の今はとにかく感染防御を徹底する状況。つまり政府が呼びかけている三密(密閉・密集・密接)を避け、いわゆる新型コロナウイルスの集団感染(クラスター)発生を防止することが最も大事な時期だと言えます。
そこから今後もっと気にしなければならないことは『自宅待機状態が続いてしまうこと → 筋力が低下してしまうこと → 廃用症候群(生活不活発病)が進行してしまうこと → 寝たきり状態の人口が増加してしまうこと』という悪循環ですね。
まだ廃用症候群(生活不活発病)にまで気が回らないところではあるんですけど、今の状況が長期化していくことも考えていかなければいけませんね。
今はどうしてもずっと家にいる状態が続いてしまうので、廃用症候群(生活不活発病)が問題になってくる可能性は十分にありえます。
自宅待機が続くことの懸念点
高橋:
普段慣れている家にいるということは、実は最初は変化に気づきにくいという点もポイントです。慣れている家にいるからこそ、『自分自身の筋力低下に気づきにくい』そしてそのことを『周囲に気づかれない』ということが問題になりそうだと思っています。
もう少し具体的に説明すると、災害時に避難所でじっとして1週間もすると「筋力が低下してきている」と感じてしまうご家族は多いと思いますが、デイサービス、デイケアなどで行われている訓練や生活の状況を頻回に見ているご家族はそれほど多いわけではないので、自宅内でなんとなく生活ができてしまっていると、「普段とあまり変わらないし、、、歳のせいで少しよろけているんじゃないのかな???」とご家族が感じているうちに廃用症候群(生活不活発病)が進んでいくみたいになることを懸念しています。これから自宅待機の状況が続くと目立ってくる事例になるのではないでしょうか。
東日本大震災、熊本震災のときなどで、水分摂取が不十分で足を動かさないとエコノミークラス症候群になってしまうことは有名ですね。地震などの災害に対して、日本大規模災害リハビリテーション支援関連団体協議会のマニュアル(13ページ、14ページ)でも発生2ヶ月目から廃用症候群(生活不活発病)に対するリハビリテーションを巡回診療を用いて実施するように提案されています。
不活動によって内科的な影響も出てくると思うのですが
伊谷野:
そうですね。
循環器系で言えば、肺活量、心肺機能が落ちてくるということはあると思います。それも急に落ちてきてしまうこともあると思うんですね。そして肺活量が落ちると肺炎のリスクが出てくるということも十分に考えられます。
また足のむくみが増えるということもあるかもしれません。これは自宅から施設入所した方によく見られる現象ですが、入所後多くの方で足のむくみが出現します。これは自宅でそれなりに動いて生活している環境から施設に入所したとたん動くことが少なくなってしまったために生じる現象です。これと同様に新型コロナウイルスによる自宅待機の期間が長くなると足のむくみが出やすくなることが危惧されます。
あとは、ずっと座っていたり、横になっていたりすると認知機能が低下して認知症が加速する可能性もあります。
病気があると安静を第一に考えてしまい、不活動の状態になり易いです。そして、廃用症候群(生活不活発病)を知らずに進行を早めてしまうのではなく、早期発見と早期対応をすることが望ましいです。
一方で知識がない自己流のままで外出したり、過度な運動をしたりしてしまうと、転倒してしまうリスクもありますね。
そのあたりを高橋先生やセラピストといった専門職からフォローできると良いですね。
在宅医療 これからのリハビリテーション
ーーーー具体的にはどのようにしていくと良いのでしょうか?
高橋:
これまで外出できるくらいに動けていた人が、テレビでしているような手足を伸ばすような運動のみにしていると運動量が足りないということも十分にありえます。本当は人それぞれの個別性が高いので、それぞれにこうしたほうが良いとアドバイスできることが理想です。目標も人それぞれですからね。
さきほど伊谷野先生が挙げた認知機能の話をしていましたが、認知機能には歩くときに景色をみたり、会話をしたりしながら体を動かすことが良いと言われています。物を覚える時に歩きながらするとよく覚えられると行った具合にですね。
僕の経験では、20年前くらいは集まって体操のような運動することが生活期のリハビリテーションの主流でしたが、現在はパーソナルトレーナー、つまり『私のためだけに助言してくれる』といった個別指導の生活期リハビリテーションに人気があります。
その意味では今回の自宅待機の状態は、今までデイサービス、デイケアなどで何となくできていたことが、自宅の生活動作のなかでもできるということが可能だと感じていただく良い機会ではないでしょうか。
伊谷野:
やはり家の環境はそれぞれに違いますからね。本当の生活環境を有意義にしていただくという意味では、個別対応はとても良いことですね。
密集状態を避けることを考えると、今までの機能を各ご家庭に分散させる必要があるーーーーこれは企業で言うと、テレワークの考え方を導入する状況と似たような転換期になってくるかもしれませんね。
新型コロナウイル感染症で脅威にさらされている日々の運動能力や健康をファミリークリニックと一緒に守りませんか?
ーーーー訪問リハビリテーションを理解する上で、知っておいたほうが良いことはありますか?
高橋:
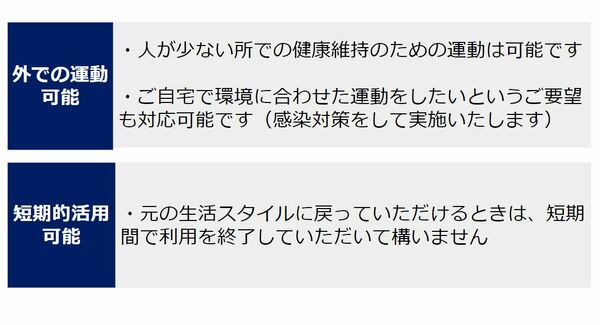
これはよくある誤解ですが、訪問リハビリテーションは『自宅内のみ』で行うリハビリテーションだけではありません。
密閉空間が気になるなら屋外の人が少ないところで散歩も兼ねて訓練を行うことも可能なのです。これは健康維持の散歩は不要不急の外出には当たらないという国の指針もあります。もちろんその逆で、外が心配だから家で運動したいというご要望があればそれも可能です。
また、当クリニックの訪問リハビリテーションの場合、保健所勤務経験のあるリハビリテーション専門医がバックアップすることで新型コロナウイルス感染症にも十分配慮した感染対策を実施して専門的なリハビリテーションを受けられるのも特徴ではないかと思います。
伊谷野:
とても良い取組みですね。実際、在宅医療でリハビリテーションを専門にしている医師自体が少ないですからね。求められていることだと思います。引き続き連携先の居宅介護支援事業所や訪問看護ステーション、病院とも良い連携をとってほしいです。
まとめると、緊急事態宣言から1ヶ月、2ヶ月が経過し、廃用症候群(生活不活発病)を気にしなければいけない時期かつ新型コロナウイルス感染症への不安が続いている時期になってきた場合を想定し、患者さんの体力低下→合併症→増悪させてしまう、というリスクを考えなければいけないということで、予防の観点でも対応が必要ですね。ファミクリの利用を短期的、一時的な利用でも構わないものとして、落ち着いたら元の生活に戻れるような準備やご支援をしていきたいですね。
その役割を高橋先生や在宅リハビリテーションセンターの職員、近隣事業所との連携で担っていただけると地域社会への不安解消、安心の提供につながります。
高橋:
はい、本当にその通りですね。
「リハをするかどうかわからない」という状態のままで構いませんので、お気軽にご相談いただきたいと思っています。
外来診療やデイサービスがいつものように行ける生活に戻ったら、いつもの生活スタイルに戻っていただくーーーーそれも在宅リハビリテーションセンターの大きな役割になります。
これまで外来通院を我慢してきた方、運動不足と思っている方の健康とリハビリテーションを支えていければ幸いです。
—————————————————————
対談ブログは以上です。
ご不明点やご質問はお気軽にご連絡ください。
医療法人社団 双愛会
事務局長 清水 雄司
y.shimizu@twinheartmedical.com
電話番号:03-5480-1810








