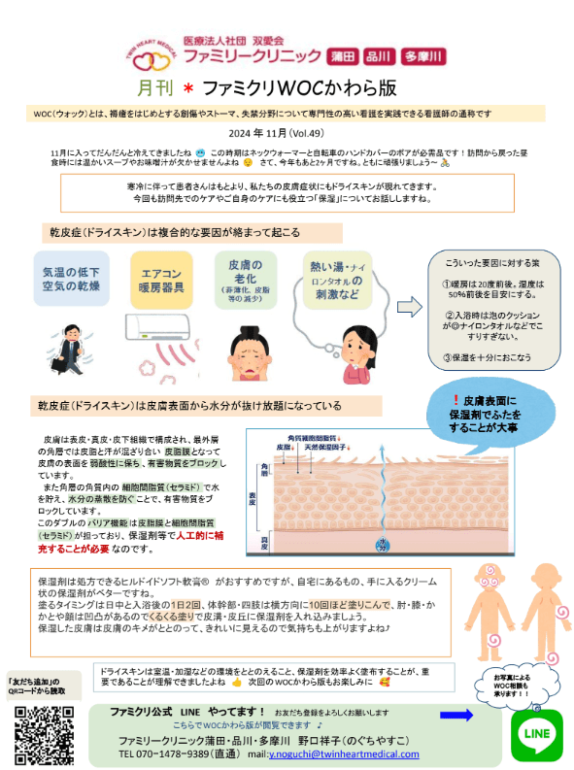
~保湿~月刊*ファミクリWOCかわら版11月号_vol.49

WOC(ウォック)とは、褥瘡をはじめとする創傷やストーマ、
失禁分野について専門性の高い看護を実践できる看護師の通称です。
2024年11月(Vol.49)
11月に入ってだんだんと冷えてきましたね🥶
この時期はネックウォーマーと自転車のハンドカバーのボアが必需品です!
訪問から戻った昼食時には温かいスープやお味噌汁が欠かせませんよね😌
さて、今年もあと2ヶ月ですね。ともに頑張りましょう~🚴
🔗WOCかわら版Vol.49 (クリックでご確認いただけます)
お問い合わせやご相談など、お気軽に下記のLINEから頂けると幸いです (^^♪

医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
皮膚・排泄ケア特定認定看護師 野口祥子(のぐちやすこ)
スキンケア・フットケア講習会を開催いたしました。
先日、地域包括支援センターにて地域住民の方向けに
野口看護師によるスキンケア&原田理学療法士によるフットケアの講習を
開催いたしました😊

朝晩が冷えるようになり乾燥しやすい、今の季節に必要なケアを
4つのテーマに分けてお話しました。
ー*ー*ー*ー*ー*ー*ー*ー*ー*ー
1.かかとのひび割れとあかぎれのケア
2.冬の乾燥に効く!スキンケア
3.足のつめの病気とケア
4.足のつめにいい歩き方
ー*ー*ー*ー*ー*ー*ー*ー*ー*ー

前半は野口看護師によるスキンケア講習と、クリーム塗布によるスキンケア方法を
参加者の皆様と一緒に実践していきました👐
参加者の方も一緒に実践することで、適切な方法を実際に体験することができるので
自宅でのケアにもつながると嬉しいですね🏡


講習会の中で泡で汚れを吸着しながら洗顔することの大切さを皆様にお伝えしている
野口看護師の様子です☁️


・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー・ー

後半は原田理学療法士による足爪の病気とフットケアについてお伝えし
足の爪にいい歩き方の紹介と一緒に、座ってできる足の指の動かし方を
参加者の皆様と一緒に行いました。

会終了後も個別相談や、講座の中で行った足の動かし方について相談の輪ができておりました。


今回の講習会では肌のケア、爪のケア・歩き方を意識することによって、
病気の予防や健康寿命を長く保つことにつながることを皆様にお伝えすることができたかと思います🌟

10月海部の活動報告です!
こんにちは!
朝夕の冷え込みが激しくなってきたので、体調管理をしっかりして
秋を満喫したいですね🍁
月に1回活動している海部の様子です☺️
10月の活動日は、10月とは思えないようなあたたかさだったので
サーフィン日和でした!

毎月の活動予定を部長の池末先生がスタッフに共有してくださるので初心者の
スタッフでも気軽に参加できることが、ファミクリの部活動のいいところだと
思います🏄

恒例のサーフィン終わりのグルメ部は、今回は蒲田の焼肉屋さんだったそうです。
運動の後の食事は格別ですよね!


【10/31(木)18:00~】ファミクリカフェ開催のお知らせ
こんにちは。
今回はファミクリカフェ開催のお知らせです!
10月31日(木) 18:00 から開催いたします☕

ファミクリカフェは日々、現場で感じる課題を元に
「地域住民の方々に~~できたらいいな」を
一緒に考える地域のコミュニティスペースです!
訪問診療にかかわるほかの事業所の方や、職種の方とお話してみませんか?
ファミクリカフェがそのような出会いの架け橋となり、
よりよい医療福祉を提供できるように皆様とお力を合わせられたら幸いです!
こちらのQRコードよりお申込みいただけます ➡ 
フォームからも申し込み可能です ➡ 🔗申し込みフォーム
途中参加/退出OKですので、ぜひお気軽にお越しください😊
ご参加お待ちしております。
9月26日 ファミクリカフェのご様子☕
こんにちは!
10月に入り、少しずつ秋めいたお天気の日も多くなってきましたね🍁
気温の変化も大きいので体調に気をつけて過ごしたいですね。
9月末に、ファミクリカフェを開催いたしました!
今回は訪問看護ステーションの看護師さんがご参加くださいました😊

今回の会では
・訪問看護師さんが感じている、クリニックへの壁と、工夫しているコミュニケーション方法
・ホスピス型住宅が増えてきている中で、地域の訪問看護の強みを生かしていきたい。
・在宅でのネーザルハイフローを使用する際の注意点や機械の特徴など
・勉強会の開催など、スタッフのスキルアップを目指す取り組み
などが話題に上がりました。
ご参加いただいた方からは「”在宅はできることが少ない”と思われがちですが、実際に働いてみると
そんなことはない。新しいことも臆せずにやれることはやっていきたいですね。」と熱い意見もいただきました。
また、クリニックの医師から訪問看護ステーションの看護師さんへの声掛けがあることにより
心強く感じ、コミュニケーションも取りやすいです、とのお話もありました。
今回は4人での開催となりましたが、非常に活発な意見交換ができました。
ファミクリカフェではいつもテーマなどは設けずに、参加してくださった皆様と
お仕事や日常の中のちょっとしたお話をしています⭐
次回の開催予定は10月31日(木)18時~です。
当日、急遽のご参加も大歓迎です😊
途中参加・途中退出も可能ですのでぜひお気軽に参加をお待ちしております!
新規クリニック開設準備が始まりました!
こんにちは!
秋めいた季節になってきましたね🍁気温の変化も大きいので服装などを
調整しながら体調に気をつけて過ごしたいですね。
当法人では現在、城南地区・川崎区周辺で訪問診療を行っております。
この度はより多くの地域の皆様にとって「住み慣れた地域で最期まで過ごすこと」が
当たり前になるように、在宅での医療を提供しようという想いの元、
新たな地域での、新しいクリニック開設への運びとなりました。
今回はその様子を少しずつ皆様に発信していけたらと思い、ブログを更新いたします!
初回の新規医院での作業日は、まだ机と椅子しかない状態なので必要なものや
どんな雰囲気が働きやすいかなど話しながら、準備を進めていく日となりました!
このブログを書いている私自身はクリニックの新設に携わるのは初めてのことなので
どきどきですが、何もない状態からどのようにクリニックが出来上がってくのか
非常に楽しみに感じています🌟


 ←お仕事中のスタッフの様子です💻
←お仕事中のスタッフの様子です💻
お昼には、近くにおいしそうなタイ料理屋さんを見つけたので行ってみました!
本格的なタイ料理で、全メニューを制覇したくなる美味しさでした。
休憩中に気になるお店に行くことも、仕事の楽しみの一環になりますね✨


新しいことを始める際は、たくさんの作業や準備が必要になりますが、その分
無事に診療を始められるようになった時の喜びもひとしおかなと思います😊
これから、クリニック開設に向けてどんどん準備を進めてまいります!

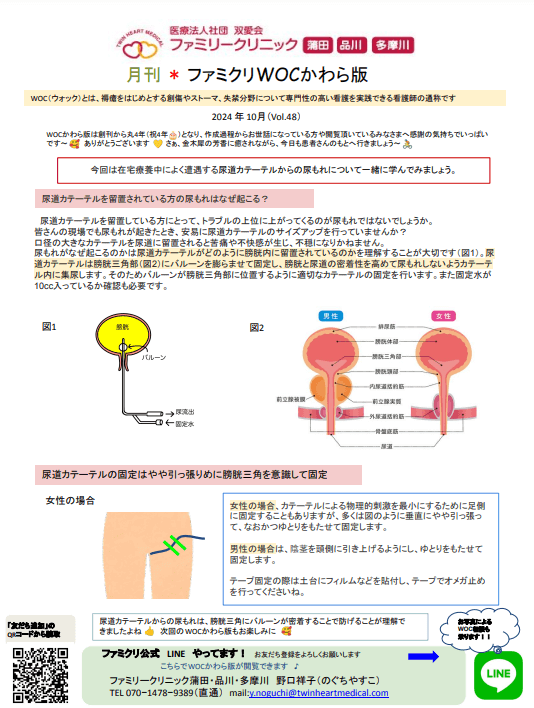
~尿道カテーテル~月刊*ファミクリWOCかわら版10月号_vol.48

WOC(ウォック)とは、褥瘡をはじめとする創傷やストーマ、
失禁分野について専門性の高い看護を実践できる看護師の通称です。
2024年10月(Vol.48)
WOCかわら版は創刊から丸4年(祝4年🎂)となり、
作成過程からお世話になっている方や閲覧頂いているみなさまへ感謝の気持ちで
いっぱいです~🥰ありがとうございます💛
さぁ、金木犀の芳香に癒されながら、今日も患者さんのもとへ行きましょう~🚴
🔗WOCかわら版Vol.48 (クリックでご確認いただけます)
お問い合わせやご相談など、お気軽に下記のLINEから頂けると幸いです (^^♪

医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
皮膚・排泄ケア特定認定看護師 野口祥子(のぐちやすこ)
田代先生 ご退職のお知らせ
こんにちは。
9月も真夏のような暑さの日が続いていたので、秋が待ち遠しいですね🍁
この度、在宅緩和ケアセンター長の田代医師が令和6年9月末日を
もちまして退職することとなりましたのでお知らせいたします。
田代医師が担当していた患者様に関しては引き続き、当院の他の医師にて
診察させていただきますので何卒ご理解の程、よろしくお願いいたします。
田代先生が毎週開催していた「緩和ミニ勉強会」には、外部の訪問看護師さんや
ケアマネジャーさんなど多くの方がご参加くださいました。
最終回では、ご参加くださった皆様と、オンライン上でのやりとりが続きまして
「こういった勉強会の機会をいただけて本当に有難かったです!」などの
お声を頂きました。
これまでご参加くださった皆様、毎週開催してくださった田代先生
誠にありがとうございました。
また、田代先生は登山がご趣味ということで登山部のリーダーとして
高尾山や日光白根山にも一緒に足を運びました⛰
高尾山頂での皆さんの笑顔が素敵ですね。


最終出勤日には、スタッフよりお礼のメッセージや記念品をお渡しし、
喜んでいただきました😊写真から和気あいあいとした雰囲気が伝わりますね⭐
勉強会にご参加くださっていた遠方の外部事業所の方からいただいた
お菓子も一緒にお渡しさせていただきました。



改めまして、田代先生の新天地でのご活躍を心よりお祈り申し上げます。

海部の活動報告です!
こんにちは!
本日は9月の海部の活動を報告します。
海部は先月で設立から1周年を迎え、月に1回江の島にて定期的に活動しています!
9月に入りましたが、真夏のような暑さが続いているので
当日はまだまだサーフィン日和だったようです🌞


サーフィンの後の、ラーメンもとてもおいしそうですね!

海部や球技部などの活動を通して、職種問わずスタッフ同士でコミュニケーションを
取ることができるのことも部活動のいいところだと思います。
ファミクリカフェ開催のお知らせ
こんにちは。
今回はファミクリカフェ開催のお知らせです!
9月26日(木) 18:00 から開催いたします☕

ファミクリカフェは日々、現場で感じる課題を元に
「地域住民の方々に~~できたらいいな」を
一緒に考える地域のコミュニティスペースです!
訪問診療にかかわるほかの事業所の方や、職種の方とお話してみませんか?
ファミクリカフェがそのような出会いの架け橋となり、
よりよい医療福祉を提供できるように皆様とお力を合わせられたら幸いです🌸
こちらのQRコードよりお申込みいただけます ➡ 
フォームからも申し込み可能です ➡ 🔗申し込みフォーム
途中参加/退出OKですので、ぜひお気軽にお越しください😊
ご参加お待ちしております。








