🍙必要なエネルギーってどれくらい?🍙
ファミリークリニック 管理栄養士の青山です。
前回は必要な水分の量についてお伝えしましたが、今回は必要なエネルギー量についてのお話です。
1日あたりの必要なエネルギーは、体格や年齢、活動量、疾患などにより一人ひとり異なります。また、必要エネルギーを算出する方法もいくつかあります。今回は成人の場合の簡単な算出方法をご紹介します。

例)身長160cmの方で座っている時間が長い方の場合
標準体重:1.6(m)× 1.6(m)× 22 = 56.3(kg)
身体活動量:軽労作となるため、25〜30
1日の適正エネルギー量:56.3(kg)×25〜30(kcal/kg)
≒ 1400〜1700(kcal)
※標準体重より体重が軽い方の場合は、今の体重を当てはめて計算して
みましょう。
手作りの料理ではエネルギー量の計算は大変ですが、お弁当や外食の場合はエネルギー表示がされているものが増えています。エネルギー表示を見る習慣を付けてみましょう。
最初にお伝えした通り、1日あたりの必要なエネルギーは、体格や年齢、活動量、疾患などにより一人ひとり異なります。
例えばお子様の場合は成長に必要なエネルギーも追加する必要があり、年齢(月齢)や体重によって細かく基準が設けられています。学校給食は成長に必要な栄養を十分に摂ることができるよう考えて作られています。休校や分散登校で大変な時期ですが、給食が食べられる時にはしっかり食べましょう。
また、高齢者の場合は持病を持っている方が多く、体格や食事・活動量の個人差も大きくなります。お一人お一人の適正なエネルギー量については、主治医や管理栄養士にご相談ください。
ファミリークリニック
管理栄養士
青山

🥛脱水にご用心🥛
こんにちは。
ファミリークリニック 管理栄養士の青山です。
気温も徐々に高くなってきて、日中は30度近くになることも出てきました。真夏でなくても知らず知らずのうちに脱水になっている場合があります。気温が上がり始めたこの時期から、こまめに水分補給をして脱水を起こさないように注意しましょう!!
人の体は6割が水と言いますが、年齢や体格により体の中に含まれる水分の割合が変わります。一般的には乳幼児は7〜8割、普通体型の成人は6割、高齢者は5割程度と言われています。
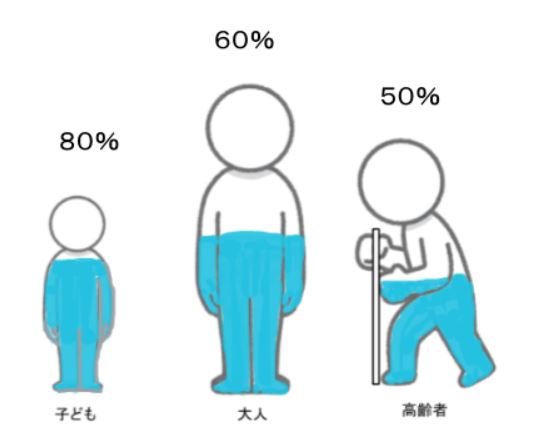
子どもや高齢者は水分喪失の影響を受けやすく、特に高齢者は喉が乾いたという感覚がわかりにくくなり、気づかないうちに脱水を起こしているという場合もあります。
喉が乾く前に、こまめに水分をとりましょう。
脱水予防のポイント1:水分量
必要な水分の目安量は 体重1㎏あたり40ml です。
例えば体重50㎏の方は50㎏×40ml = 2000ml
一般的には食事の中に1000ml程度の水分が含まれているため、
飲料水として1000mlほどとる必要があります。
脱水予防のポイント2:飲み物の種類
普段通り、きちんと食事がとれている方は水やお茶などの飲み物を飲んでいただければ大丈夫です。
しかし、食事や汗には塩分が含まれます。食事が減っている方や運動や発熱などでたくさん汗をかいた方は水やお茶だけではなくスポーツドリンクや経口補水液も取り入れるようにしてください。
《 1日の飲み方の量や内容の目安 》
3食きとんと食べている方:
水やお茶を1日コップ7−8杯

または、500mlペットボトル2本

食事量が減ってしまった方、たくさん汗をかいた場合:
なるべく上記の水分量+スポーツドリンクなどを500ml追加
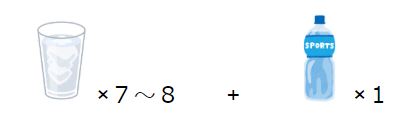
たくさんの量が飲めない方も1日の水分量の1/3くらいはスポーツドリンクや経口補水液にしてみましょう。
脱水予防のポイント3:飲み方
食事がとれている方もとれていない方も、1度にたくさん飲むのではなく、1日を通してこまめに飲むことも大切です。
例えば、食事中にコップ1〜2杯ずつ、食事の合間にコップ1杯ずつ、寝る前と起床後にコップ1杯ずつ といように複数回に分けて飲みましょう。
以上、本日は脱水について記載いたしました。
ご参考にしていただければ幸いです。
ファミリークリニック蒲田
ファミリークリニック品川
管理栄養士 青山

🍙しっかり食べて体調を整えよう🍙
ファミリークリニック 管理栄養士の青山です。
外出自粛要請もあり、家の中で過ごす時間が長くなっている今日この頃・・・。食べるものも単調になりがちですが、こんな時こそ『バランスの良い食事』を意識してみましょう。
世の中には体に良いと言われる成分、食材、料理の情報が溢れています。でも、人間は雑食!これだけを食べていればいいという物はありません。どんなに健康に良いと言われる食材でも、それだけでは栄養に偏りが出てしまいます。偏った食事は代謝を悪くしてしまうこともあります。代謝が悪くなれば体調も崩しやすくなります。体調を整え免疫力を高めていくためにはいろいろな栄養を身体に取り入れることが大切です。そこで今回は、バランスの良い食事についてお話します。
食事のバランス
基本の① 主食・主菜・副菜を揃える

主食とは、
ご飯・パン・麺などのことです。主にエネルギーの素になります
主菜とは、
肉、魚、卵、大豆製品のことで。主に身体を作る素になります。
メイン料理にはならないかもしれませんが、栄養成分としてはここに乳製品も含まれてきます。
副菜とは、
野菜、キノコ、海藻、こんにゃくなどのことです。主に身体のバランスを整える働きをしてくれる成分を多く含むものです。
この3種類を組み合わせて食べることで色々な栄養素を一緒にとることができ、身体を作ったり、調子を整えたりと様々な代謝がスムーズに行われるようになります。
基本の② 量の割合も大事
お弁当箱をイメージすると分かりやすいかもしれません。
通常は主食:主菜:副菜=3:1:2

減量している方は、副菜を多めにしましょう。低カロリーにしても腹持ちがよく、満足感が得られます。(主食:主菜:副菜=1〜2:1〜2:3)
家にいて時間を持て余してしまう方、レパートリーが底をついてきた方、いつもと違った料理にチャレンジしてみませんか?レシピを紹介したサイトもたくさんあります。ぜひ活用してみましょう。
※食事制限がある方について
疾患があり、塩分やエネルギーなど制限がある方は、制限項目にも注意してご利用ください。医師や管理栄養士に相談できる環境であれば、相談してください。
※食材について
スーパーに行っても売り切れている物も多く、レシピ通り揃わない、そもそも外出自粛なのでレシピ通りの食材を探し回るなんてできないと思う方も多いでしょう。(もちろんレシピに忠実な方が美味しく出来上がると思いますが、)全く同じ食材でなくても大丈夫です。
しめじがないな→えのきでいか、キャベツがないな→もやしでもいっか
とういう具合に同じような仲間ならきっと大丈夫。あまり厳密に作ることを考えず、レシピは参考にする程度で、冷蔵庫にある野菜や調味料を入れてみましょう。意外と美味しくできるかもしれませんよ。
また、いつも買う食材がなければ、普段買わない食材を買ってみるのもいいかもしれません。いつもと違う栄養素、食材、料理を身体に取り入れるチャンスです。
管理栄養士
青山

🍙栄養豆知識〜『リハビリテーション栄養』研修報告〜🍙
ファミリークリニック 管理栄養士の青山です。
先日、在宅栄養管理学会 東北・関東・甲信越ブロック研修会に参加してきました。
内容が盛りだくさんでしたが、今回はリハビリテーション栄養についてご紹介します。
【リハビリテーション栄養】
リハ栄養とは栄養状態も含めて国際機能分類(ICF)という評価法で評価を行ったうえで、障害のある方や高齢の方の機能・活動・参加を最大限発揮できるような栄養管理を行うことです。
難しい定義や評価は専門家に任せるとして、、、今回はリハビリと栄養の関係を知っていただけたらと思います。
歩けなくなったから、転びやすくなったから運動(リハビリ)をしなければと考える方は多いと思います。
でも、運動だけすればいいのでしょうか?
歩けないなど、今までできていたことができなくなるには必ず何か原因があります。その原因は1つとは限りません。歩けないから運動をすれば歩けるようになる、そう単純なものでもないのです。
歩けなくなった原因がなにか病気によるものなのか、そこに栄養不足(栄養障害)はないのか確認する必要があります。
栄養が足りていない状況で運動(リハビリ)を行うと、人の身体は自分の筋肉を壊してエネルギー源に換えます。筋力をつけようと頑張れば頑張るほど筋力が落ちてしまうということです。
では、安静にしていれば筋力は戻るのかというと、それも違います。
高齢者の場合は、加齢とともに何もしなくても1年に1%ずつ筋肉が落ちます。
1日中寝てると1%の筋肉が落ちます。1週間寝たきりになると7年分の筋肉を一気に失うということです。筋肉を作る能力も加齢とともに低下してしまうため、高齢の方が失った筋肉を取り戻すにはより長い時間がかかってしまいます。
運動(リハビリ)だけをやってもダメ、寝ているだけはもっとダメ。
ではどうしたら・・・。
栄養強化をしながら運動(リハビリ)を行うことが大切ということです。
リハビリを効率的に行うために必要な栄養とは、エネルギーと蛋白質!
蛋白質はいろいろな食品に含まれますが、量をたくさん食べることが難しい場合は、特に蛋白質を構成するアミノ酸のバランスの良い食品がおすすめです。
卵や鶏肉、牛肉、豚肉、鮭、まぐろ、アジ、牛乳など。

蛋白質だけでは不十分。
最初にエネルギー源になるのは糖質です。
十分なエネルギーがあるからこそ筋肉が作られていきます。
しっかりご飯も食べましょう!!

体調や病気の状態によっては蛋白質もご飯も
食べ方に注意する必要があります。
そんなときには、ぜひ先生や栄養士に相談してみましょう。
管理栄養士
青山
🍙『人生の最期、何から決めていきますか?』区民公開講座に参加しました🍙
ファミリークリニック 管理栄養士の青山です。
1月18日、池上会館にて行われた区民公開講座に委員として参加してきました。
大田区の医師会をはじめ、医療福祉の専門職の団体が関わり、企画しているイベントです。

今回は『人生の最期、何から決めていきますか?』と題して、終活について考える内容となっていました。シニアライフアドバイザーの原沢先生の公演と三遊亭司師匠の落語公演、その後専門職による大喜利を行いました。
『終活』と聞くと、考えたくもないという方も多いかもしれません。また、興味はあっても何をしたらいいのか全く分からないという方もいらっしゃると思います。
先生方の公演は人生の最期を考えるきっかけになったのではないでしょうか。また、大喜利も専門分野ごとに色々な視点でみていることや、人生の最期に地域のたくさんの専門職が関わっていることを知っていただけたら良かったのではないかと思いました。
悪天候にも関わらず多くの方がいらしてくださり、『終活』は関心の高いテーマなのだと実感しました。個人としても、クリニックとしても、管理栄養士としてできることを発信できたらと考える良い機会となりました。
最後に管理栄養士が関わることのメリットをご紹介しますので、ぜひ参考にしてください。
・最期まで口から食べたい方
嚥下評価の結果をもとに、安全な食形態に調整する方法や、適切な介護食品のご紹介も可能です。
・〇〇をしたい、〜に行きたいという目標を持った方:
食べることが最優先ではなくても、なにか行動を起こすにはエネルギーが必要です。
動くための体力を維持しなければいけません。
少量で適切な栄養をとる食べ方の工夫をお伝えすることができます。
体力を落とさないためにも早い段階で栄養がとれているのか確認しておくことも大切です。
・病気はあっても、急激に悪くならないようにしたい方:
糖尿病や心疾患のある方も、病院内だけではなくご自宅でも食事療法を行っていくことで悪化予防ができます。
元気なうちからの一人ひとりの生活に合わせた食事療法を一緒に考えていくことができます。
管理栄養士 青山

在宅リハビリテーションセンター開設のお知らせ
ーーーー医療を通じて「安心して生活できる社会」を創造する。
当法人の理念のもと、このたび医療法人社団 双愛会(ファミリークリニック蒲田、ファミリークリニック品川)は『在宅リハビリテーションセンター』を開設いたしました。
患者様が在宅で過ごされるにあたり、医療×リハビリ×栄養の視点から生活をサポートいたします。

【在宅リハビリテーションセンターについて】
常勤医師 高橋 洋 たかはし ひろし
日本リハビリテーション医学会専門医・指導医
日本心臓リハビリテーション指導士
【高橋医師のコメント】
今までリハ科を主体に総合診療的な要素を取り入れて医療をしてきました。
これまで、保健所、都道府県庁、急性期病院、回復期リハビリテーション病院、離島診療所など、医療と福祉を統合しなければならない場所で業務経験をしてきました。
その上で、地域にはリハビリテーションの役割が重要という考えにいたり、地域に根ざした医師として「自分の住みたいところで生き生きと生活してもらう」お手伝いをしたいと思っています。

【このような時にご相談ください】
・在宅生活に不安がある
・摂食・嚥下障害で困っている
・フレイルにより自宅内での歩行、移動に不安がある
・ベッドから車椅子までの移乗動作に不安がある
・脳血管障害、頭部外傷、神経筋疾患、内部障害、運動器疾患でお悩みがある
・回復期病棟への転院に時間がかかる
・入退院を繰り返す、等
【在宅リハビリテーションセンター 在籍スタッフ】
・専門医・指導医 :1名
・理学療法士 :7名
・作業療法士 :3名
・言語聴覚士 :1名
・管理栄養士 :1名
【お問い合わせ】
ファミリークリニック蒲田
大田区南蒲田2-4-19 ANTビル4F
TEL:03-5480-1810 FAX:03-5480-1823
ファミリークリニック品川
品川区大井1-55-6 牧ビル201号室
TEL:03-6424-4439 FAX:03-6735-4390
何卒よろしくお願い申し上げます。

🍙『在宅医療で知っておきたい!〜低栄養について〜』勉強会を開催しました🍙
ファミリークリニック 管理栄養士の青山です。
11月に蒲田院12月に品川院にて『在宅医療で知っておきたい!〜低栄養について〜』と題して勉強会を開催しました。
低栄養予防と改善のための食事の工夫についての説明に加え、企業の方を招いて新しく発売された高濃度の医薬品栄養剤のご紹介をさせていただきました。

高齢者は特に低栄養になりやすく、栄養状態が悪くなってしまうと回復するのにも時間がかかってしまいます。
早期発見のポイントや注意点、対策について院内外の先生や看護師、ケアマネジャーの方々に少しご紹介できたのではないでしょうか。
また、少量でも十分な栄養をとることができ、これまでの栄養剤とは味の傾向が違う商品ということもあり、今回は新商品の高濃度医薬品栄養剤をご紹介させていただきました。
さっぱりした風味で甘すぎるのが苦手な方や他の栄養剤の味に飽きてしまった方にもおすすめできると思います。
食事だけで十分な栄養を摂ることができれば一番良いと思いますが、栄養を十分にとりきれない方、胃瘻の方向けの商品は食品・医薬品ともに日々新しいものが出てきています。
今後も新しい商品、おすすめの商品など多くの方に知って頂き、皆様の選択肢を広げていくお手伝いができるような勉強会を企画していきたいと考えています。
管理栄養士
青山

🍙栄養豆知識〜『フレイル予防対策における日本型食生活の役割』研修報告〜🍙
こんにちは、管理栄養士の青山です。
『食育健康サミット2019』に参加してきました。
今回のテーマは、
人生100年時代の健康と栄養を考える
ーフレイル予防対策における日本型食生活の役割ー でした。

来年度から75歳以上の後期高齢者を対象にフレイル健診がはじまります。
メディアではメタボや糖質制限が話題となっていますが、健康寿命を伸ばすためには、どこかでフレイル対策に切り替えていく必要があります。
減量や低カロリー、糖質制限ではなく、高齢者の場合はご飯を主食とした日本型の食事を大事にしていく必要があるのではないでしょうか。
研修の内容を簡単にご紹介します。
◯フレイル予防につながる3つの柱『栄養(食と口腔)、運動、社会参加』
食べ物の種類も大切ですが、食事をとるためには口の中の環境を整えることも大切です。
歯科の先生や歯科衛生士さんの関わりも重要になってきます。また、運動をするだけよりも人との関わりや役割などもフレイル予防には重要で、社会参加できる場を作っていくことも大切です。
◯糖質摂取のあり方
メディアでは糖質制限の利点についての情報が溢れ、実践している方も多いと思いますが、最近出てきている研究結果では、糖質のエネルギー比率が50〜55%で死亡リスクが一番低くなるそうです。
糖質を制限しすぎるのもいかがなものでしょう。
また、継続して糖質制限を行う場合には、高齢者は特に腎機能に注意が必要です。
◯ごはんを主食とした日本型食生活
ごはんは和食だけでなく洋食、中華など様々な料理に合う食品で、おかずと一緒にたべるため、様々な栄養素を一緒に取り入れることができます。
また主食(ご飯、パン、麺類)・主菜(肉・魚・卵・大豆製品)・副菜(野菜・きのこ・海藻類)をバランス良く組み合わせると、糖質のエネルギー比率は55%前後となり、死亡のリスクが低くなる糖質エネルギー比率になります。
特別な疾患がある、短期的な減量は必要という方以外は、日本型の食事を大きく変える必要はないのではないでしょうか。
◯栄養と運動
栄養と運動は健康を維持するための両輪です。
病院に入院している1日で自然に(加齢とともに)減る1年分の筋肉が減ってしまいます。
フレイル予防、健康寿命の増進のためにも適切な食事と効率の良い運動が必要です。
フレイル健診の開始に伴い、もっとフレイルに興味をもってくれる方が増えていくでしょう。
今後、リハビリと一緒にフレイルについての情報提供も行っていく予定です。
よろしくお願いします。
管理栄養士
青山 祐子

🍙栄養豆知識〜『日本CKDチーム医療研究会』研修報告〜🍙
こんにちは、ファミリークリニックの管理栄養士 青山です。
管理栄養士は免許がとれたら大丈夫ということではなく、日々勉強!
私が勉強会に参加し、学んだことやびっくりしたこと、面白かったことなどご紹介したいと思います。
今回は『日本CKDチーム医療研究会』に参加してきました。
慢性腎臓病(CKD)の方に多職種(チーム)で関わった症例報告や、最新の治療や研究の状況の報告などがありました。
腎臓が悪くなると他の臓器や器官にも影響が出て、他の病気にも影響がでます。
腎臓機能の悪化を防ぎ、透析導入を減らすことが課題です。
食事療法で食事や栄養面からポートしていくこと、他の専門職と協力していくことの重要性を改めて感じました。
治療や病態の事や研究報告など多くのことを学ぶいい機会になりましたが、その中でも驚いたのは、腎障害と認知症の関連です。
『eGFRが10下がると認知症のリスクが10%上がる!』そうです。
また、ラットの実験ですが、塩分摂取量を多くしたラットは腎機能が低下し、認知症にもなったとのこと・・・。
減塩をすることが腎臓を守るだけでなく認知症の予防にもつながる可能性があるとは驚きました。
また、CKDチームの取り組みの報告の中で、看護師と管理栄養士が生活・食事に関連した同時指導を行った例ではリピート率がとても高いという話もありました。
チームで関わることで患者様の満足度もあがり、治療を継続しやすくなるのでしょう。
病院の中だけではなく、地域でもチームで患者様の治療に取り組んでいけたらと思っています。
管理栄養士
青山 祐子

🍙訪問栄養指導とは~在宅医療の管理栄養士ブログ~
こんにちは、ファミリークリニックの管理栄養士 青山です。
「在宅医療で管理栄養士は何を行っているの??」
そのような疑問にお応えすべく、地域の皆さんに管理栄養士のことを知っていただければと思いますので、当ブログでご紹介いたします。
ファミリークリニックでは『訪問栄養指導』を行っています。
まずは訪問栄養指導についてご説明いたします。
<訪問栄養指導とは>
在宅で療養を行っていて通院が困難な方に、管理栄養士が訪問してその方に合わせた食事の指導・提案を行います。
基本的な治療食のお話もしますが、ご自宅に訪問して、一人ひとりの生活に合わせた食事のとり方のご提案をさせていただきます。
栄養指導可能な対象疾患は糖尿病や心疾患などに加え、低栄養やがん、嚥下障害でも指導が可能な場合があります。
体力の低下や急激な体重減少(増加)、咽ることが増えたなど食事や栄養面で気になることがありましたら、一度当院へご相談ください。
*現状は当院の訪問診療とセットで訪問栄養指導を行っています。

食べること、栄養に関することのご支援をいたします。
よろしくお願いいたします。
管理栄養士
青山








